第二节 胆
一、X线诊断
(一)X线检查方法 分普通和造影检查。
1.普通检查 右上腹平片或可显示含钙结石,胆囊壁钙化,钙胆汁(胆汁中含有高浓度碳酸钙,胆汁成乳状)和胆道积气等。有时胆囊扩大,在周围肠充气衬托下,可以显示胆囊轮廓,平片诊断价值有限。
2.造影检查
(1)口服法胆囊造影:口服法胆囊造影(oral cholecystography)主要用于观察胆囊的形态和功能,口服胆囊造影剂后,造影剂被小肠吸收进入血液,然后经肝随胆汁排入胆管到胆囊。此时造影剂的浓度不够高,不足以使胆管或囊显影。必须经过胆囊浓缩后(胆汁在胆囊内被浓缩10~20倍),才能使胆囊显影。因此,口服法胆囊造影是测知胆囊浓缩功能的方法,也是利用本法诊断胆囊疾病,特别是胆囊炎的理论根据。常用的造影剂是碘番酸。
造影的具体步骤如下:造影前一天晚8时服造影剂3g,之后致第二天摄影前禁食。服造影剂后12~14小时摄胆囊造影片。如胆囊显影良好,即服脂肪餐(鸡蛋2个),30~60分钟后再摄一片,观察胆囊收缩功能。有些病变如小的结石在胆囊收缩后的照片上显示更为清楚。正常:60分钟后胆囊约收缩为原来的大小的一半。本法受胃肠道吸收功能影响较大,幽门梗阻、严重腹泻或呕吐患者均可使造影失败。明显的黄疸患者胆囊多不显影。
(2)静脉法胆系造影:静脉法胆系造影(intravenous cholecystocholangiography)是静脉注射胆影葡胺,使胆管和胆囊显影。本法能在2~3小时内使胆管胆囊显影。口服法胆囊不显影的患者,静脉法可能显影,但血胆红质较高患者仍可能不显影。
口服法胆囊造影与静脉法胆系造影各有特长,临床上常相互配合。由于USG的广泛应用,胆囊造影已退居次要地位。
(3)术后经引流管(T形管)造影:手术后经T形管作胆管造影,对观察胆管内残留结石或其他疾病,以及了解胆管与十二指肠的通畅情况,有较大帮助。造影应在透视监视下进行,有明显感染时不宜施行。
(4)内镜逆行性胰胆管造影:内镜逆行性胰胆管造影(endoscopic rctrograde cholangio pancreaticography,ERCP)是将十二指肠纤维镜送至十二指肠降段,经过乳头插入导管注入造影剂,以显示胆管或胰管的方法。此方法除用于胰腺疾病的诊断外,对诊断胆管病变如结石、肿瘤也有很大价值。特别是当静脉法胆系造影尚难肯定诊断而胆管又无明显阻塞进,本法更为必要。检查应在透视监视下进行,以保证安全,并使摄影满意。
(5)经皮肝穿剌胆管造影:以皮肝穿剌胆管造影(percutaneous transhepatic cholangiography ,PTC)主要用于鉴别阻塞性黄疸的原因并确定阻塞部位,通常于CT或USG确定有胆管阻塞后,才施行本检查。多使用细穿刺针,在透视监视下进行。细针穿刺使并发症,如出血和胆汁性腹膜炎大为减少,但仍应严格掌握适应证。在本法的基础上发展了胆管引流术,可降低胆管内压力,对减轻黄疸有良好的作用。
(二)正常X线表现
正常胆囊在X线造影片上位于右第12肋附近,长7~10cm,宽3~4cm。胆囊形状可为圆形、卵圆形或长形,位置可高达第10~11后肋或低达髂嵴。显影良好的胆囊密度均匀,边缘整齐。在立位摄影时,可以出现浓淡不等的分层现象,不是病理变化,胆囊可分底部、体部、漏斗部与颈部四部。胆囊管长约3cm,宽2~3cm,与胆囊颈部相连,具有多数螺旋状瓣膜(或皱襞),因此呈螺旋状弯曲小管。向肝门走行,与肝总管汇合而成胆总管。
胆内胆管呈树状分布,纤细、整齐,逐级汇合成左、右肝管,再汇合成肝总管。肝总管约0.4~0.6cm,长3~4cm。胆总管是肝总管的延续,宽0.4~0.8cm,长6~10cm。胆总管走行于十二指肠球与胰腺的后方,先向内下再向外下走行,同胰管汇合,汇合处称Vater壶腹,斜行进入十二指肠降部。胆总管和胰管也可不汇合而分别开口于十二指肠(图4-3-9)。

图4-3-9 正常胆襄、胆管造影示意图
(三)胆系疾病X线表现与诊断
1.胆石症 胆石(gall stones)位于胆囊或胆管内。常引起右上腹疼痛和黄疸等症状。胆石主要成分为胆色素和胆固醇,有的含有钙盐。根据含钙盐多少而分为不透X线结石与可透X线结石两类。前者常称为阳性结石,后者为阴结石。
(1)阳性结石:10%~20%胆石是含钙的混合结石,平片可以显示,这种结石大多在胆囊内,常多个堆积在一起。其大小自砂粒至蚕豆大、呈圆形、多面形或菱形,犹如一串葡萄或一堆石榴子,个别结石很大。胆石是边缘致密而中间透明,但中心常有一个致密斑点。有的结石呈层状,有的显示为薄壳环形影,要仔细观察才不致遗漏。胆囊结石X线表现不典型者诊断较难,需辅以造影检查,胆囊结石应位于胆囊影内。胆石需与肾结石和肠系膜淋巴结钙化鉴别。肾结石大多较为均匀致密,具有肾盂或肾盂盏的形状。侧位摄影,胆石位于腹前中部,而肾结石位于后方与脊椎相重,肠系膜淋巴结钙化多为颗粒状密度不均匀影,且移动性较大。
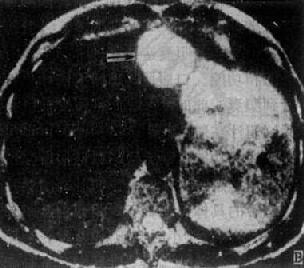
(2)阴性结石:胆石中的80%~90%为阴性结石,平片不能见到,需造影才能显示。胆囊造影常显示为多数成堆充盈缺损,呈圆形或多面形,如石榴子样。有时结石过小或胆囊显影密度过高,卧位影常显示不清,需摄立位片或加压点片。在立位,由于其比重不同,胆石或浮于造影剂之上或位于造影剂中间,呈水平排列的一层低密度影,或沉于胆囊底部,呈一堆低密度影像,均易于发现(图4-3-10)。肠气与胆囊重迭易造成误诊,应变换体位摄影或多次摄影观察,也可作体层摄影以避免肠气的重迭。服脂肪餐后胆囊收缩,结石常显示更为清楚。胆石伴发胆囊炎胆囊不显影,则结石无法看到。此时,静脉法胆系造影显示结石的机率要比口服法高。
图4-3-10 胆襄结石(胆襄造影)
A.立位,于造影剂中间,水平排列的多发性充盈缺损
B.卧位,呈多发性如石榴子状充盈缺损
胆管结石在胆管造影时显示为单个或多个小圆形充盈缺损,胆管常扩大,犹如豆粒在豆荚中一样,也常伴有胆管的狭窄或梗阻。胆总管下端或壶腹结石易引起梗阻,梗阻处常出现杯口状充盈缺损,其上方胆管扩大。泥沙样结石造影难于显示。
2.胆囊炎 胆囊炎(cholecystitis)可单独存在或与胆石并存。急性胆囊炎一般不需作X线检查,对于小典型者。X线摄影可能有助于同其他急腹症作鉴别。急性胆囊炎可引起附近肠管肠郁张,有时可将增大的胆囊衬托出来。慢性胆囊炎的病理变化主要是粘膜破坏、囊壁增厚并有纤维化,以致胆囊浓缩和收缩功能受损、平片偶见胆囊壁钙化。X线诊断一般需造影检查确定。口服法胆囊造影可见:①胆囊不显影(20%正常人也可因其他原因而不显影);②胆囊显影浅淡、延迟,胆囊缩小或增大,是诊断慢性胆囊炎较为可靠的征象;③胆囊收缩功能不良,对诊断价值有限。静脉法胆系造影如胆管显影良好而胆囊不显影或胆囊显影延迟、密度浅淡而轮廓模糊,可诊断有胆囊疾病存在。
口服法胆囊造影,根据胆囊不显影而作胆囊炎的诊断时,必须排除引起胆囊不显影的其他因素,包括造影剂剂量不足(过分肥胖或体重超过80kg);服造影剂后呕吐、腹泻;幽门梗阻;造影剂崩解不良或停留于食管或十二指肠憩室内;肝功能明显受损;小肠吸收不良;妊娠期或哺乳期的妇女;胆管与肠管间有异常通道或Oddi括约肌松弛,使含碘胆汁不进入胆囊;严重的糖尿病;胆囊位置异常胆囊先天性缺如;照片太小未能将胆囊包括在内;胆囊已切除等。
二、USG诊断
胆的USG检查具有安全、简便、可靠、无损伤等优点。可作为检查胆系疾病的首选方法。由于胆汁是均匀的液体介质,所以胆囊内部呈液性暗区,胆囊周围的结缔组织与肝和胆囊壁间的声阻抗差,形成良好的声学界面,使胆囊轮廓线得以亮显示。因此,胆囊是进行USG检查的理想器官。
(一)USG检查方法 使用实时线阵型超声设备,易获得清晰的胆囊图像。
检查前需禁食12小时,最好在清晨空腹时检查,这样可使胆囊充盈胆汁,显示其真实大小和形态。也可避免胃内容物产生干扰,取仰卧位;必要时取右前斜位或左侧位以显露胆囊底部。常自中线开始向右作连续矢状断面探查,找到胆囊后再延胆囊纵断面或横断面探查。也常作肋缘或肋间的探查。
如发现胆囊占位病变,应改变患者体位探查,如为结石则其影像随体位的改变而移动。
(二)正常胆囊和胆管的USG表现 正常胆囊表现为均匀的液性暗区,胆囊轮廓清晰,囊壁较薄。有时近端可呈线状回波,远侧壁回声增强(图4-3-11)。肋缘下斜断面图像上胆囊多呈卵圆形,胆囊底位于图像的右上方,向左下方延伸为胆囊颈。超声所测胆囊大小,长径不超过9cm,宽径2~3cm,胆囊随呼吸而移动,可时大时小,时隐时现。胆囊右下方为右肾,左下方为肝门区,余部被肝包围。肝门区的门静脉、胆总管及下腔静脉等表现为液性暗区,可依其走向辩认。肠管内气体呈活跃的强回声、易于识别。脂肪餐后胆囊常明显收缩变小。
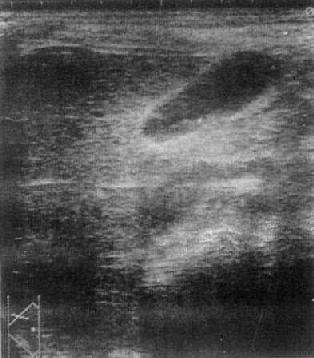
图4-3-11 正常胆囊声象图
声象图上通常将胆管分为肝外胆管与肝内胆管两部分。探头与胆总管平行时,肝外胆管表现为狭长的和道结构,长约数厘米,位于门静之前方。若探头与之垂直,则表现为圆形无回声区。肝内胆管如不扩张则难以查得。
(三)胆道疾病USG表现与诊断
1.胆囊结石结石的声阻抗大,与胆汁形成明显界面,因而形成强回声反射。胆囊结石典型表现如下:①胆囊内一个或多个强回声光团;②回声光团可随患者体位的改变而移动;③在强回声光团的后方有清晰的声影(图4-3-12),声影是由于超声被结石反射和吸收,其能量高度衰减所致。结石直径大于0.3cm即可形成声影,但需要排除肠腔内气体的强回声和探头接触不良形成的假声影。
由于胆囊结石结构、成分和位置不同,可出现一些不典型表现。如胆囊内充满结石,由于缺乏胆汁衬托,其声象图可不明显而只见声影;疏松的结石可不出现典型的声影;胆囊萎缩合并结石可造成实质性回声而后方声影不清晰等。
一般认为USG对胆囊结石的检出率达95%以上,特别是对于可透X线结石及在胆囊造影不显影时,USG可作出正确的诊断。在USG表现不典型时,仍应与X线检查和CT扫描互相验证,作出诊断。
2.胆囊炎急性胆囊炎时胆囊粘膜充血水肿,胆囊肿大,胆囊壁增厚。声象图上可见胆囊增大,由于张力增高而成椭圆形。胆囊壁轮廓模糊、增厚,呈现低回声,有时出现“双边影”。胆囊内炎性渗出物使胆囊透声性降低,出现云絮状或点状微弱光点。慢性胆囊炎时,胆囊萎缩,胆囊壁增厚,粗糙不平。其声象图表现为胆囊缩小,边缘毛糙,甚至难以显示。胆囊透声度明显降低,并可见一些线状回声或呈现实体样回声。
USG对肝内、外胆管扩张亦可清晰显示,并可判断其病因,是胆管结石或是肿瘤。
三、CT与MRI诊断
CT有肋于胆道疾病的诊断,尤其对梗性黄疸的诊断和鉴别诊断。当USG难以确定诊断时,可作CT检查。常同时进行肝、胆、胰的CT扫描。
(一)CT检查方法 患者应在检查前禁食以使胆囊处于充盈状态。平扫足以显示胆囊和含钙胆石。增强扫描有如下效果:①更好显示血管,借此可区分胆管与血管;②胆囊壁得以增强,显示更好;③肝增强可更好地显示扩大的胆管;④更好地显示肝和(或)胰的病变。静脉注射胆影葡胺或口服碘番酸后作CT扫描(胆襄/胆道造影CT),可使胆囊和胆管显影为高密度而更易识别,有利于显示阴性结石和胆囊息肉等。
(二)正常CT表现 胆囊通常位于右叶和方叶之间,在肝门和稍下方的层面上。正常胆囊为低密度、卵圆形影像,约4×5cm,胆汁密度均匀,CT值略高于水,但有时或达25Hu。胆囊壁厚度为1~2mm,均匀一致。
胆总管约在1/3的人显示,其直径多在6mm以下。正常肝内胆管和左右肝管不显示。
胆囊含钙结石即使含钙较少也可由CT显示,表现为单个或成堆的高密度影,常呈环状或多层状,其位置可随患者体位而改变。少数结石与胆汁呈等密度,需作胆囊造影CT才能显示,表现为低密度影。CT显示胆囊病变优于平片而不如USG。
急性胆囊炎的主要CT征象是胆囊壁增厚,常超过3mm,厚薄不均。胆囊常增大,胆汁密度可增高,超过25Hu。慢性胆囊炎除见胆囊壁增厚外,有时可见壁的钙化。胆囊可以萎缩变小。
肝内胆管扩张表现为肝内树枝状低密度影,其横断面表现为多个小圆形低密度区。造影增强后肝实质和血强化,胆管显示更加清楚。胆总管大于10mm可认为肯定扩张。根据胆管扩张的范围可推测梗阻的部位,例如,肝内胆管扩张而胆总管和胆囊不扩张,则梗阻部位应在胆囊管的上方。
总的说来,MRI对胆道病变的诊断价值不如USG和CT。胆囊在T1WI上呈低于肝的信号强度,在T2WI上其信号强度高于肝。肝内、外胆管在T1WI上大多不显示;在T2WI上显示为高信号。胆石质子密度低,信号弱,通常难以识别,有时在T2WI上可在高信号的胆汁显示为低信号。胆囊壁增厚在T1WI上显示较好,有助于胆囊炎的诊断。胆囊肿物在T1WI上显示为高于胆汁的肿块状信号强度,在T2WI上其信号强度比胆汁为低。若邻近的肝受侵,可出现相应的信号改变。