第二节 补体系统的活化与调控
补体系统的各组分在体液中通常以非活性状态、类似酶原的形式存在,当受到一定因素激活,才表现出生物活性。补体的激活途径主要有两种,即经典途径(claasicalpathway)和替代途径(alternativepathway)。
(一)经典途径
经典途径是以结合抗原后的IgG或IgM类抗体为主要激活剂,补体C1~C9共11种成分全部参与的激活途径。现发现除抗原抗体复合物外,还有许多因子可激活此途径,如非特异性凝集的Ig、细菌脂多糖、一些RNA肿瘤病毒、双链DNA、胰蛋白酶、纤溶酶、尿酸盐结晶、C-反应蛋白等。经典活化途径可人为地分成识别、活化和膜攻击3个阶段。
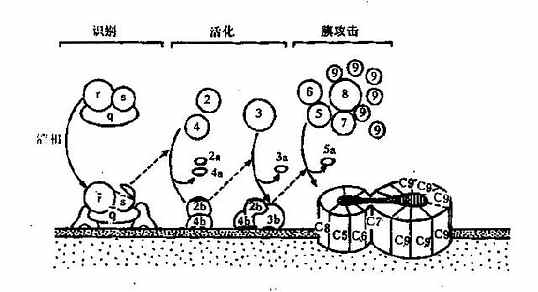
1.识别阶段在抗体结合抗原形成复合物后,与C1q结合。IgG1、IgG2、IgG3的补体结合位点在CH2区内,而IgM补体结合位点在CH3区内,IgG4、IgA、IgD和IgE不能结合补体。电镜下观察发现,C1q的球形结构与抗体结合后,进一步激活C1r和C1s,C1s具有酯酶活性,继之进入下一步的连续反应(图3-3)。研究还发现激活C1q的球形分子必须具有2个以上紧密相邻的IgG分子,IgM只需1分子即可,故单分子IgM比IgG激活补体的能力大得多,在补体介导的抗体溶细胞反应中,同量的IgM比IgG更有效。
2.活化阶段此阶段主要形成2种重要的转化酶:C3转化酶C4b3b和C5转化酶C4b2b3b。C4和C2均为C1酯酶的天然底物,C1使C4裂解成C4b和游离的C4a两个片段。C4bα链断端上暴露的硫酯键高度不稳定,可与细胞表面的蛋白质或糖形成共价酰胺键或酯键,在Mg2+存在时C1和C4b一起将C2裂解成大片段C2b和游离的小片段C2a。C2b和C4b结合可形成C4b2b(C3转化酶),将C3裂解成大片段C3b和游离的小片段C3a。继而C3b结合至C4b2b附着的邻近细胞膜上,形成C4b2b3b三分子复合物,即C5转化酶。
3.膜攻击阶段此期形成膜攻击复合物(membraneattackcomplex,MAC)使靶细胞溶解。C5转化酶将C5裂解为C5b和游离的小分子C5a,C5b与细胞膜结合,继而结合C6和C7形成C5b67三分子复合物,C5b67吸附C8,C8是C9的吸附部位,可以与1~18个C9分子结合,并催化C9,使之聚合成内壁亲水的管状跨膜通道,使胞内物质释放出来,水进入细胞,细胞破裂。补体经典途径激活过程见图3-3。

图3-3补体经典激活途径
(二)替代途径
替代途径或称旁路途径,与经典途径的不同之处主要是越过C1、C4和C2,直接激活补体C3,然后完成C5~C9的激活过程;参与此途径的血清成分尚有B、D、P、H、I等因子。替代途径的激活物主要是细胞壁成分,如脂多糖、肽糖苷及酵母多糖等。
1.旁路C3转化酶的形成在生理条件下,血中的C3可受蛋白酶的作用水解少量的C3b,C3b可与邻近的细胞膜结合。如结合的物质是细胞壁上的脂多糖,则C3b的半衰期延长,足以使其与B因子结合形成C3bB复合物。B因子为C3激活剂前体(C3proactivator,C3PA),与结合在膜上的C3b构成C3PA复合物后,使其对D因子的作用更为敏感。D因子为C3PA转化酶原,炎症时增多,在Mg2+存在时转化为活性形式,能使C3bB中的B因子裂解出无活性的小碎片Ba,剩余的C3bBb即旁路C3转化酶。C3bBb与正常血清中活化的P因子(properdin,P)结合成C3bBbP,而使其趋于稳定,减慢衰变。生理条件下C3bBb和C3bBbP使补体系统处于准激活状态,对补体的全面激活具有重要意义。
2.C5激活替代途径的激活物如细菌脂多糖或酵母脂多糖出现时,为C3b和C3bBb提供了可结合的表面,并保护它们不受I因子和H因子的迅速灭活,这时C3激活即由准备状态进入激活状态。C3bBb裂解C3产生C3a和C3b,C3b可与上述的C3bBb,C3bBbP形成多分子的复合物,C3bnBb或C3bnBbP,此即C5转化酶,其作用类似经典途径中的C4b2b3b,可使C5裂解为C5a和C5b,至此以后的补体激活过程与经典途径相同(图3-4)。
3.C3正反馈循环补体活化过程中形成的C3转化酶不断使C3裂解,生成大量的C3b;新产生的C3b又可与B因子结合,扩大进一步的活化,构成了一个正反馈的循环圈,放大了补体的激活作用。不论是经典途径,还是替代途径,只要有C3活化,就可以进入C3正反馈循环,产生放大效应。
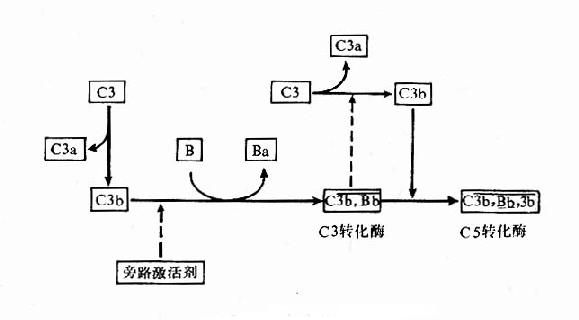
图3-4旁路激活途径
(三)补体活化的调控
补体系统被激活后,进行系统有序的级联反应,从而发挥广泛的生物学效应,参与机体的防御功能。但如果补体系统活化失控,可形成过多的膜攻击复合物面产生自身损伤,或过多的炎症介质也会造成病理效应。正常机体的补体活化处于严密的调控之下,从而维持机体的自身稳定。
1.补体的自身调控补体激活过程中生成的某些中间产生非常不稳定,成为补体级联反应的重要自限因素。如C3转化酶C4b2b和C3bBb均易衰变,从而限制了C3的裂解及其后的酶促反应,与细胞膜结合的C4b、C3b及C5b也易衰变,可阻断级联反应。此外,只有细胞表面形成的抗原抗体复合物才能触发经典途径,而旁路途径的C3转化酶则仅在特定的物质表面才具有稳定性,故正常机体内一般不会发生过强的自发性补体激活反应。
2.调节因子的作用体内的存在多种可溶性膜结合的补体调节因子,它们以特定方式与不同的补体成分相互作用,使补体的激活与抑制处于精细的平衡状态,调节蛋白的缺失有时是造成某些疾病发生的原因。目前发现的补体调节蛋白有十余种,按其作用特点可分为三类:①防止或限制补体在液相中自发激活的抑制剂;②抑制或增强补体对底物正常作用的调节剂;③保护机体组织、细胞免遭补体破坏作用的抑制剂。主要的补体调节因子及其功能见表3-3。
表3-3主要补体调节蛋白及其活性
| 分布 | 靶分子 | 功能 | |
| C1抑制物 | 血清 | C1r,C1s | 丝氨酸蛋白酶抑制剂,C1r,C1s与无活性C1结合,抑制激肽释放酶、纤溶酶和凝血因子XIa,XIIa |
| C4结合蛋白 | 血清 | C4b | 加速C4b2b衰变,辅助I因子介导的C4b裂解 |
| H因子 | 血清 | C3b | 加速C3bBb衰变,辅助I因子介导的C3b裂解 |
| I因子 | 血清 | C4b,C3b | 裂解C3和灭活C3b,C4b |
| 过敏毒素灭活 | 血清 | C3a,C4b,C5a | 水解末端精氨酸残基,灭活过敏毒素因子 |
| S蛋白 | 血清 | C5b67 | 防止MAC插入细胞膜 |
| SP40,40 | 血清 | C5b~9 | 调节MAC形成膜结合蛋白 |
| CR1(CD35) | 多数血细胞
肥大细胞 |
C3b,C4b,iC3b | 加速C3转化,辅助I因子介导C3b和C4b降解 |
| 膜辅助蛋白(MCP、CD46) | 血细胞,上皮细胞等 | C3b,C4b | 辅助I因子介导C3b和C4B降解 |
| 促衰变因子(DAF) | 多数血细胞 | C4b2b,C3bBb | 加速C3转化酶降解 |
| 同源限制因子(HRF,C8bp) | 多数血细胞 | C8,C9 | 抑制旁观细胞溶解,防止C9与C8结合,防止MAC引起自身细胞溶解 |
| 膜反应溶解抑制因子(MIRL) | 多数血细胞 | C7,C8 | 抑制旁观细胞溶解,防止C7,C9与C5b,C6结合,防止MAC形成及其溶细胞作用 |