第五章 体液平衡紊乱
人体内存在的液体称为体液(bodyfluid)。体液中有无机物和有机物,无机物与部分以离子形式存在的有机物统称为电解质。葡萄糖、尿素等不能解离的有机物称为非电解质。体液以细胞膜为界,可分为两大部分,即细胞内液(intracellulerfluid,ICF)和细胞外液(extracellulerfluid,ECF)。细胞外液因其存在部分不同,又可分为血浆和细胞间液,后者包括淋巴液。各部位体液之间处于动态平衡,其内的水与电解质也处于动态平衡,这种平衡状态,很易受外界或机体内部因素的影响,导致破坏出现代谢紊乱,即水电解质平衡紊乱和酸碱平衡紊乱。
第一节 体液平衡及调节
一、水平衡
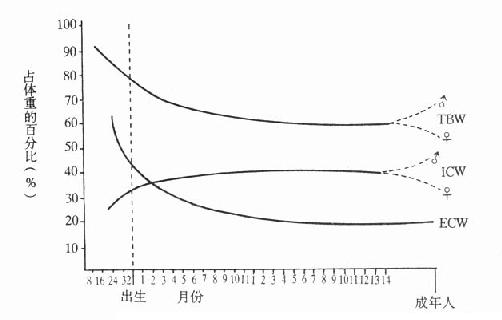
人体内含水量的变动与年龄(图5-1)和疾病密切相关。

图5-1 人体水含量与年龄的关系
小儿每日水的摄入量(含体内氧化产生的水)略大于排出量,其中约有摄入量的0.5%-3.0%保留在体内用以生长。成年人每日通过饮水(约1200ml),摄食含的水(约1000ml)和体内氧化时释放出的水(约300ml)以维持水的需要量,平均总进水量约2500ml,摄入量等于排出量。小儿水交换速度比成人快,如体重7.0kg婴儿每日排出水约700ml,占细胞外液的1/3,但70kg体重的成人水交换率只占细胞外液的1/7,这就是小儿易引起脱水的原因。
机体对水的需要量与代谢热量成正比,每天散热所需水量约占体内总量的1/4,经体表面无形蒸发散失以维持体温,每散发0.58cal热需蒸发水量约1ml,如成人每日按代谢产热2000cal计算,无形蒸发失水量约为:
2000×1/4×1/0.58=826ml
(1cal=4.18J)
蒸发途径是由皮肤以所谓不显性出汗方式及呼出的水蒸气的形式排出,亦称为非显性失水。非显性失水量,加上每天最低排出尿量500ml,其总量约为1500ml,这就是每天需要补充水的数量,即临床的“生理需水量”。小儿需水量一般按每代谢100cal热需消耗120-150ml计,在禁食情况下,按基础代谢计算即60-90ml(kg・d)。
室温30℃时,每增加1℃,机体应增加当日需水量10%-13%。体温每增加1℃代谢热卡增加12%,生理需水量也增加。疾病过程中,如气管切开、严重烧伤、腹膜炎等代谢率增加,需水量也相应增加,相反,人工冬眠及手术后,应减少需水量。
二、钠、氯平衡
氯和钠是细胞外液的主要阴阳离子。体内Na+约有50%分布于细胞外液,约40%存在于骨骼,约10%存在于细胞内。机体通过膳食及食盐形式摄入氯和钠,成人每日需要量5-9g,一般是摄入体内NaCL的量大于其需要量,所以,一般情况下,人体不会缺钠缺氯。
Na+、CL-主要从肾排出,肾排钠量与食入量保持平衡。肾对保持体内钠的含量起有很重要的作用。当无钠摄入时,肾排钠减少,甚至可以不排钠,而让钠保留于体内,以维持体内钠的平衡。钠的摄入与排出往往伴随有氯的出入,钠与氯还有少部分以出汗形式丢失。
体液中Na+主要分布在细胞外液,K+主要分布在细胞内液。Na+有65%-71%是可交换的,其中85%存在于细胞外液,15%在细胞内液。用同位素标记Na+的实验证明,Na+既能透过细胞膜,还可通过主动转运机制,即细胞上存在的钠钾泵将Na+从细胞内泵出到细胞外,使细胞内的Na+保持在低水平。人体中K+约90%是可交换的,大部分存在于细胞内液。体液中细胞外液的Na+浓度高于细胞内液,K+是细胞内液高于细胞外液。
三、体液中的电解质
(一)体液电解质分布及平衡
血浆中主要电解质有Na+、Cl-、K+。细胞间液是血浆的超滤液,其电解质成分和浓度与血浆极为相似,不同之处是血浆含有较多的蛋白质,而细胞间液不含或仅含少量的蛋白质,由于蛋白质是大分子量物质,不易通过细胞膜,故血浆蛋白含量高于细胞间液。
由于测定细胞内电解质含量很困难,所以临床都以细胞外液的血浆或血清的电解质含量作为诊疗的参考依据。
细胞内液的电解质浓度是从肌肉活检或红细胞标本中测得,或以同位素示踪方法计算。细胞种类不同,其内电解质的种类及含量是有区别的。细胞内液主要阳离子是K+和Mg2+,主要阴离子是蛋白质和有机磷酸盐,而Na+、Cl-、HCO3-则很少。细胞内高K+和低Na+的维持,不是依赖细胞膜对这些离子的不同渗透性,而是依赖膜上的钠钾泵的主动转运。钠钾泵除了维持细胞内外电解质浓度外,还有助于肾的Na+和K+的转动,并在调节细胞内电解质的浓度方面起有重要的作用。
按Donnan平衡论,体液中阴离子总数应与阳离子总数相等,并保持电中性,往往是阴离子随阳离子总量的改变而变化,升高或降低阴离子以适应阳离子的改变。
血浆中Cl-、HCO3-总和与阳离子Na+浓度之间保持有一定比例关系,即:
Na+=HCO3-+Cl-+12(或10)mmol/L
若已知血浆Hco3-和Cl-浓度,Na+浓度可以从上式求得。
各体液渗透压均处于同一水平,即渗量摩尔为294-296mOsm/L,理论渗透压为756-760kPa。
(二)阴离子隙
阴离子隙(AG)是指细胞外液中所测的阳离子总数和阴离子总数之差,即正常人血清Na+、K+之和与HCO3-、Cl-之和的差值为AG值,用mmol/L表示,计算公式为:AG=(Na++K+))-(Cl-+HCO3-)。一般是利用血清中的电解质含量进行运算。血清K+浓度较低。且相当恒定,对AG正常参考值为8-16mmol/L,平均为12mmol/L。临床上利用血清主要阴阳离子的测定值即可算出AG值,它对代谢性酸中毒的病因及类型的鉴别诊断有一定的价值。在疾病过程中,因代谢紊乱,酸性产物增加,导致代谢性酸中毒症状最为多见。缺氧使糖酵解中乳酸产生过多,病人不能进食或糖尿病等脂代谢紊乱导致酮体产生增加,菌血症、烧伤等组织细胞大量破坏,蛋白质分解使含硫的产物(So42-)增多等一系列酸性代谢产物在血浆酸碱缓冲过程中,消耗了血浆HCO3-量,并使乳酸根、酮体的乙酰乙酸根及硫酸根等阴离子增加。机体为了保持体液阴阳离子平衡呈电中性,在Na+、K+离子浓度变动不大而阴离子中的这些酸性产物又增多的状况下,势必造成极易透过细胞膜的CL-转移,使血浆HCO3-与CL-之和减少,(Na++K+)-(HCO3-+CL-)之差值变大,AG值升高(图5-2)。
AG值的异常分为升高及降低两种。临床以AG升高多见,并以AG升高的临床意义较大。AG升高多见于代谢性酸中毒发生的全过程:①肾功能不全导致氮质血症或尿毒症时,引起磷酸盐和硫酸盐的潴留;②严重低氧血症、休克、组织缺氧等引起乳酸堆积;③饥饿时缺糖,脂肪动用分解加强,酮体堆积,糖尿病患者也同样使酮体过剩,形成酮血症、酮尿症。从AG考虑,可将代谢性酸中毒分为高AG代谢性酸中毒及AG正常的代谢性酸中毒,如高血氯性代谢性酸中毒。根据AG水平高低,判断代谢性酸中毒的病因,并可作为治疗的参考依据。
(三)体液的交换
正常状态下,人体内由外界摄入的水分及电解质与体内氧化产生的水(内生水),不断与各区间的体液进行交换。体液交换包括血浆与细胞间液、细胞间液与细胞内液之间的交换,前者交换的动力是血浆胶体渗透压与静水压(血压)之差,其中胶体渗透压在血浆与细胞间液的交换中起有主要作用,同时还可影响细胞外液的总量。细胞间液与细胞内液之间的交换主要决定于细胞内外液的渗透压,因为细胞膜对水与各种电解质的通透性不同,水总是向渗透压高的一侧移动。正常体液的分布、组成及容量三方面均在神经体液等因素调节下保持动态平衡,以保证机体各种生理活动的正常进行。
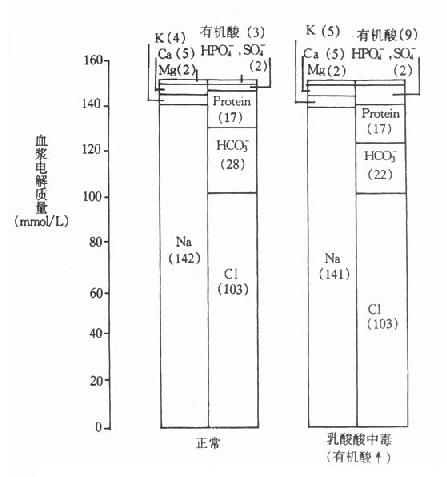
图5-2 代谢性酸中毒与阴离子隙
四、体液平衡的调节
体液平衡是维持机体生命活动的必不可缺少的条件。机体在生命活动的过程中,通过神经-体液因素调节体液的正常平衡。
(一)口渴感觉调节
口渴感觉是机体对水需要的一种极为重要的保护性生理机制。当机体缺水时,血浆和细胞间液的渗透压升高,下丘脑视前区渗透压感受器受到刺激,兴奋传到大脑皮质,引起口渴反射而思饮水。有人认为可能有渴感中枢,位于下丘脑,在调节渗透压感受器的附近。主要有效刺激是血浆晶体渗透压,用高渗盐水灌注山羊的渴感中枢部位,即可引起极度烦渴,大量喝水,直至产生严重水中毒;若破坏这一部分,渴感消失,则出现高渗性脱水。同时,渴感刺激也可引起抗利尿激素的释放,促使肾脏保留水分;反之,抑制渴感随即抑制分泌,引起水利尿。通常总体液缩减1%-2%即可引起渴感。严重的水丢失超过钠的丧失,如沙漠中水源断绝、炎症影响水的摄入、尿崩症失水过多等均可引起明显的细胞脱水和渴感。当血容量降低到5%-10%,有效循环量明显减少,如出血、腹泻也可引起口渴感。口渴感觉调节机制如图5-3所示。
(二)激素调节
⒈抗利尿激素(antidiuretichormone,ADH)ADH为下丘脑视上核神经细胞分泌,沿下丘脑-垂体束进入神经垂体贮存。ADH又称为血管加压素,是由9个氨基酸残基组成的9肽物,由于第1、6两个半胱氨酸间以二硫键相连成胱氨酸(H-半胱-酪-苯-谷胺-天胺-半胱-脯-精-甘-NH2),故也可称为8肽。ADH主要作用是增加肾远曲小管及集合管对水的重吸收作用,因此对肾脏浓缩功能有很大的影响。体液渗透压、血容量和血压等因素的改变,都可以影响ADH的分泌。主要通过血浆渗透压及有效循环血容量来调节,如图5-4所示。
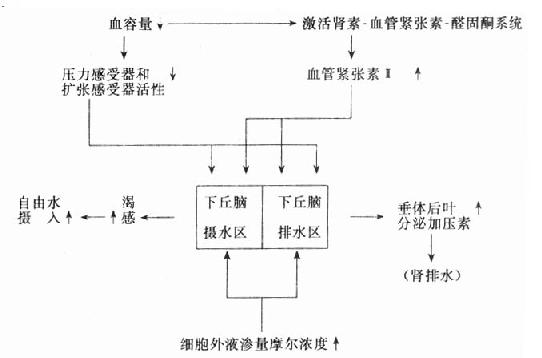
图5-4 肾素-血管紧张素-醛固酮系统
⒉醛固酮(aldosterone)醛固酮是一种类固醇激素,由肾上腺皮质的球状带分泌,主要以游离形式存在,半寿期仅20-30分钟,在肝灭活,肾能灭活少部分。醛固酮的生理功能是促进肾远曲小管上皮细胞的排H+保Na+作用,使Na+重吸收,保留Na+(同时保留水)并促进K+的排出。
目前认为还有其他几种调节体液平衡的因素,如利尿钠激素(natriuretinhormone)可减少肾小管对钠的重吸收,尤其是对于慢性肾功能衰竭者具有重要作用。心房肌细胞产生的一种循环激素即心钠素(cardionatrin),又称为心房利钠因子或心房肽(arterialna-triureticpolypeptide,AMP),它可以增加肾小球滤过压,产生排钠利尿作用,又可增加肾小球旁器细胞的兴奋性,减少肾素的合成与分泌。