三十八、营养与感染
(一)概述
早在1936年,手术前体重丢失与手术死亡率之间的联系就已被认识到。1944年报道了手术病人因营养不良而增加感染合并症的比率。从那时起大量的研究证实了营养不良与宿主免疫防御受损害的关系,及术前营养状况差与手术效果也差之间的联系。后来,产生了营养支持疗法及手术危重病人的护理。使严重损伤病人的存活率明显提高,并取得巨大进展。然而,许多病人最后死于败血性并发症及多器官衰竭。尽管手术感染的处理技术得到改善,以及强有力的抗生素使用,败血症(脓毒病)仍然是后期死亡率的一个主要作用因素。很明显,要减少与脓毒病有关的死亡率,必须要好地理解免疫学及炎症反应体系,以达到改善宿主防御能力的最终目的。虽然外科手术病人的免疫机能障碍是多因素的,病人的营养状态在防止激发感染的功能中明显地起到一定的主要作用。近年来已明确地提出应用特殊的营养支持疗法可以调节免疫系统。
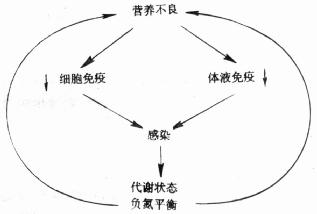
1.了解营养不良状态的重要性(Importance of recognizing the malnourished state)住院病人中营养不良的发病率据报道高达50%。虽然大量参数表明有助于评价营养状况,但体重丢失是最常见的变化,其原因是与发病率及死亡率密切相关。例如,体重丢失大于10%,要认识到发病率的危险性较大,其发现提示在癌症病人中体重丢失少于5%就能产生明显的危险性。另一重要论点是,急性体重丢失比慢性体重丢失的耐受力一般较差。两个很重要的因素存在涉及到营养不良与感染之间的相互联系。一种因素是,营养不良引起体液及细胞免疫性紊乱,因此宿主易于增加感染发生的危险性。感染的发展,反过来导致分解代谢紊乱,并进一步加剧营养不良状态,导致恶性循环(见图6);另一种因素是,手术应激反应或创伤产生的分解代谢状态,除体液及细胞免疫性的损害外,与遭受到重要创伤成比例。持续性的分解状态的发展,加重了营养不良,进一步危及宿主的免疫防御,并易于使病人产生感染并发症(见图7)。

图6 营养不良与感染的关系
2.营养不良和创伤/手术应激反应的免疫学结果(Immunologic consequences of malnutrition and post traumatic / surgical stress)营养不良,在术后或创伤性应激反应,相反地影响宿主增加对感染激发的免疫反应的能力。为正确的评价营养不良,或应激反应免疫学紊乱的联系。必须先要了解宿主的免疫防御。
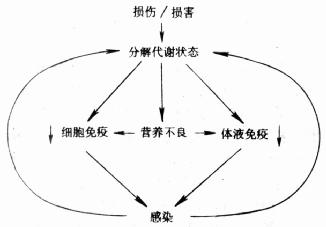
图7 损伤与营养不良及感染的关系
宿主防御抗细菌感染可以分成三种常见的类型:机械防御、非特异性的(炎症性)免疫防御,及特异性的免疫防御。机械防御由皮肤及粘膜构成,并起机械屏障以防止细菌入侵;非特异性的或者炎症性的免疫防御机理是防护抗入侵细菌,这个系统被激活,在不需要暴露入侵病原菌之前就产生攻击。炎症性反应的非细胞成分主要由凝结及补体链锁反应组成,和作用于血管的胺一样。这些炎症性介质的功能限制入侵细菌的局部扩散,补充吞噬细胞到达炎症区域更增强吞噬细胞对细菌的敏感性,及活化特异性免疫系统组成部分。炎症性反应的最重要的细胞组成部分是中性粒细胞及组织巨噬细胞,它们的功能是探寻、摄取,并破坏入侵的病原菌。
相反,非特异性炎症性防御,特异性免疫系统对入侵细菌表面抗原部位的反应,使宿主产生致敏。特异性免疫系统的细胞组成部分包括有巨噬细胞、淋巴细胞及浆细胞。这些效应器细胞对入侵病原菌反应的综合性的相互作用,由各种可溶性的介质产生协同作用,叫做胞质分解,并调控着所有的免疫反应。
特异性免疫系统有两个基本的臂连接――体液和细胞传递的免疫反应。体液免疫反应中的第一步是细菌抗原呈现巨噬细胞或其它抗原刺激的细胞,即T-辅助性淋巴细胞,一旦被激活,这些T-辅助性淋巴细胞产生特殊的细胞质(素),如白介素(杀细菌)-4和-5,并刺激抗原―特异性B淋巴细胞增生,再分化成浆细胞。这些浆细胞,依次产生抗体直接对抗特异抗原,开始免疫链锁。这些抗体包绕细菌,增加巨噬细胞的能力(中性粒细胞及巨噬细胞),并识别并限制细菌,强化吞噬细胞的吞噬作用。表达了特异性和非特异性免疫系统防护宿主受抗原入侵的协同作用。细胞传递免疫反应,导致由细胞毒素的细胞入侵抗原的直接性细胞杀伤,作用有两种方式,即特异性(细胞毒素T淋巴细胞及杀伤细胞性淋巴细胞)或非特异性(高度活化的巨噬及自然杀伤性细胞)。
表1 创伤及营养不良中免疫机制障碍
削弱补体产生或补体活性损害 |
削弱了细菌调理素作用 |
| 中性粒细胞机能障碍 |
| 趋化性下降 |
| 杀伤细菌素削弱 |
| 巨噬细胞功能障碍 |
| 削弱了抗原表达 |
| 吞噬细胞能力下降 |
| 前列腺素E2产生增加 |
| 过氧化物下降 |
| 淋巴细胞功能紊乱 |
| 绝对淋巴细胞计数下降 |
T抑制基因增加:T辅助比率 |
母细胞化受损害 |
削弱了免疫球蛋白的产生 |
非特异性及特异性免疫系统损害的重要性在营养不良及外科手术应激反应或创伤后已得到证实(见表1)。这些获得抗生素缺陷的最重要性包含细胞―传染免疫,抗原表现,中性粒细胞及巨噬细胞功能,补体活化,及杀菌的调理素作用。虽然精确的病理生理机理仍未十分了解,但这种免疫抑制对反应性激素,各种细胞素,脂质衍化的炎症性介质(见表2)的免疫调节功能中某些紊乱的关系无容置疑。此外,损伤非特异性及特异性免疫系统,严重疾病或应激反应导致分解代谢过程,在这过程中减少了肌蛋白的储备,导致肌肉极度消耗。结果,肌肉虚弱易于发生肺炎,限制了宿主咳嗽及清除分泌物的能力。另外,分解代谢性疾病致伤口愈合不良,易于发生褥疮和皮肤的崩溃,使病原菌能够进入皮下组织,然后引起感染。继之,所有营养不良或者危重疾病手术的病人有不同程度的免疫损害,必须充分注意他(她)们的营养需要是感染控制过程的一个主要部分。
3.营养支持的指征(Indication for nutritional support)营养疗法仍存在着争议,但作为临床手术后扶持机体的疗法仍是一个重要的问题,这涉及到病人体内的各种平衡,是否能在手术后按一定时间修复创伤,及术后抗感染的能力。1986年,美国非肠胃外及肠内营养协会分布了总的肠胃外营养应用的准则,在这些准则中推荐“中度”营养不良的病人在大的外科手术后或者癌症化疗的初期要进行7~10天的胃肠外总营养治疗过程。手术周期内,有三种情况需要营养支持治疗:①在手术前有严重营养不良的病人;②手术前营养良好但是在手术后至少要10天才能恢复肠胃进食功能的患者;③手术前营养良好,但是病人在术后产生并发症,至少需要推迟恢复胃肠功能10天。根据随机抽样调查指明,手术周期可根据患者手术前后的营养状态给予营养支持治疗。严重不良患者不能经肠内给予营养。
营养支持疗法中研究说明一个问题是常与营养不良的程度定义的混淆,有些问题涉及到缺乏无数生物化学及人为测量的精确性,而这些又是支持测定营养不良程度的数量。其方法之一是对“需要营养支持治疗对象总体估价”,即进行大概病史及体格检查,营养不良因素的对象比率,如体重丢失,近期摄入饮食的变化表现及严重的胃肠综合症、肌肉耗损的程度。营养不良的危险指数,取决于血清蛋白水平及体重丢失的幅度,发现在严重营养不良的分级中对临床很有用,营养的危险指数的计算公式如下:
NRI(营养危险指数)=1.519×血清蛋白水平(g/L)+0.417×(当前体重/平常体重)×100。
根据营养危指数(NRI)得分,病人可以按分界线(97.5~100)分类,轻度营养不良(83.5~97.5),或严重营养不良(<83.5)。在这研究中,仅是严重营养不良病人从手术期中总肠胃外营养受益。事实上,分界线或轻度营养不良接受手术期总肠胃外营养感染合并症的发病率及死亡率比不接受总肠胃外营养的病人显著增高。因此,手术期总肠胃外营养显然是两界线的焦点,不应对所有病人未加选择性地使用。
根据外科病人营养支持的使用数据说明,以下病情患者补充经肠及/或肠胃外营养支持治疗显得尤其有利,病人主要手术时间安排,按照营养危险指数病人为严重营养不良,体重丢失在6个月以上,大于10%~15%;择期手术后病人7~10天不能恢复口头进食;病人质热损伤大于总体表面积的20%;有特殊问题易于产生营养不良的手术病人,如肠皮肤瘘、大的开放性伤口、肝硬变及肾衰竭。因此,只要有可能,对营养支持治疗宜早,特别是早期经肠内喂养。
4.营养支持的时间、途径的重要性(Importance of Route and timing of nutritional support)在外科营养方面,其它争论点是营养支持的时间及途径。不可否认在现代外科中最大的成就之一是由Jonathan Rhoads及其同事对总的肠胃外营养作为营养支持的能生存方法的发展。虽然自1960年以后,总肠胃外营养对无危急病人有益,但近年来提出了对普遍使用总肠胃外营养再进行评估。大体表明,实验及临床提示总肠胃外营养可能损伤宿主免疫防御功能。1970年Bockman、Krill首次分布报告提示,他们对15例儿科病人接受总肠胃外营养延长时间周期治疗结果,其中8例病人发生细菌性脓毒病,而另外6例发生念珠菌属脓毒病。培养物阴性,提示总肠胃外营养液污染。此外,此病人接受TPN(总肠胃外营养)来的血清报道了与健康年龄比较人群对照组、白色念珠菌属的生长有所好转。在这之后的动物研究证明,削弱了淋巴细胞的母细胞化,并削弱了与肠有关的免疫力。在人体进行的研究已证明了削弱中性粒细胞的功能,细胞运动过度,激素反应增加。这些实验数据说明,TPN削弱宿主防御是相容的,表明TPN的应用增加合并症的发病率,但是最严重的营养不良病人除外。
与TPN(总肠胃外营养不良)对照,经肠道营养表明可保护宿主免疫功能。大量的实验研究证明了抗细菌的宿主防御,如淋巴细胞、中性粒细胞及肠相关的免疫功能,经肠胃喂养中比肠胃外喂养的动物要好。直接经肠喂养也已表明削弱对热损伤时高分解代谢的反应。此外,肠胃外喂养的动物耐受感染激发的能力下降,因此肠胃外喂养动物的死亡率明显高于严重感染模型中经肠喂养的动物。在烧伤病孩的实验中,Alexander et al经临床观察证明了高蛋白经肠喂养改善了结果,恢复力增强。也就是高蛋白经肠喂养与系统性免疫功能损伤关系不明显,脓毒并发症很少,生存率明显改变,与烧伤成年人结果相同。
经肠胃外与经肠内喂养用于急症剖腹术的创伤病人试验对比,每组研究病人接受术后经中心静脉给予营养支持,或在术中经空肠造口术置管喂养。在创伤病人中早期经肠喂养安全、适用,证明经肠喂养的病人感染合并症的发病率明显下降。不过,许多经肠喂养的病人产生腹胀、腹泻,16%经肠喂养的病人能耐受喂养,可能是由于病人创伤后卧床致肠胃消化功能不良所致。而全肠胃外营养病人仅3%(P=0.001)。另外在创伤性病人中经全肠胃外营养与经肠内营养实验比较证明了,在严重损伤的病人中(损伤严重比数>20,或者腹部创伤指数>24)早期经肠喂养有利。
到目前为止,在创伤病人中经肠喂养的所有实验,经外科手术置放胃管集中于病人喂养上,还未有研究报道关于手术病人或非手术创伤病人,通过非手术置管经肠内喂养的安全性及功效。由于要达到既可靠,而非手术接近空肠较困难,又恐试图行胃喂养中伴发潜在性的胃动力问题及抽吸的危险性。然而,经鼻胃管的胃喂养已证明在烧伤面积大于20%的病人中是安全而有效的。因此,这种喂养方法可以应用于择期手术病人,及非手术创伤致不能口头进食的病人,不过,在这些病人中进行的研究证明经肠胃内喂养安全,但要谨慎。
5.营养需要判断(Estimation of nutrition Requirement)判断营养需要的方法很多,且都有一定的局限性。最常用的方法是计算基础能量消耗(BEE),然后应用并纠正过高分解代谢扩大的基本要素。最常应用于成人的计算公式是Harris―Benedict方程式:
BEE(男)66.47+13.75(体重 公斤)+5(高度cm)-6.76(年龄)
BEE(女)65.5+9.6(体重 公斤)+1.7(高度cm)-4.7(年龄)
Harris―Benedict方程式仅在应激反应状态时计算基础能量需求量。由于疾病受多种作用因素而产生的应激反应,应用BEE便可得出总能量消耗的数值。常用应激反应系数是1.2,轻度高分解代谢(术后状态非并发症,或者长骨骨折)及1.2~1.5中度高分解代谢(复合伤或脓毒病)及1.5~2.0的严重高分解代谢(严重烧伤或多器官衰竭)。很少超过患者基础代谢需要的2倍。经过呼吸气体分析,间接使用测热计测量能量需要,以决定氧(O2)的消耗及二氧化碳(CO2)产物的代谢。此外,使用Harris―Benedict方程式与应激反应系数在实验处理中表明,获得的TEE在经间接测热计获得数据的5%之内。
一旦进行了TEE判断,就必须要考虑到多种能量底物(酶解物)的需要(见表3)。判断总热量应该约等于104.6J/kg・d,取决于高分解代谢的水平,由50%~60%的葡萄糖组成总热量。须注意,葡萄氧化的最大比率约5~7mg/kg・min。给应激反应下的病人输入高浓度的葡萄糖时将导致高血糖症,产生渗透性利尿,削弱了脂肪的利用,肝脂肪变性及CO2产物过剩。
表2 代谢亢进的介质
| 应激反应激素 | 细胞活动素 | 脂质产物 |
| 可的松 | 细胞坏死因子 | 前列腺素E2 |
| 儿茶酚胺 | 白介素-1 | 血栓素A2 |
| 胰岛素 | 白介素-6 | 白细胞毒素B4 |
| 高血糖素 | 干扰素 | 血小板活化因子 |
脂肪表明有似葡萄糖,节省蛋白的作用。结果脂肪热量,尤其是经肠内提供很有帮助,在高分解代谢状态中帮助减少与高糖负载联系问题。脂肪能提供25%~40%的总热量的利用。然而,尽管饮食中脂肪明显有利,常规性地使用肠胃外脂肪结构物可能产生很多严重问题。例如,过多静脉使用脂肪乳剂已证明能引起肺的严重并发症,损伤巨噬细胞及网状内皮系统功能,抑制了中性粒细胞的活性和趋化性,抑制淋巴细胞母细胞化,及免疫球蛋白的合成。食谱脂肪的免疫抑制作用说明,在普通脂肪乳剂中的主要脂肪酸omega-6脂肪酸,最后一个6脂肪酸是2组前列腺(前列腺素E2及血栓素A2)及4组白细胞(白细胞素B4)的介质,每组包括有对炎症性反应的作用,即正常免疫反应调节机制下降。因为食谱脂肪的相反作用表现呈依赖笥,静脉用脂肪质制剂应缓慢输入,必须监测脂质清除率以确保血清甘油三酯水平不超过基础线上10%~20%。分解代谢亢进及多器官衰竭可能影响到静脉用脂质的代谢,必须中止。但是由于经肠内应用脂质表现的耐受性比静用脂质要好得多,副作用的发生率低,适宜更多的病人经肠吸收使用。
蛋白质的应用也要取决于代谢反应的程度。低应激反应状况下,氮平衡可以要求0.5~1.0g/kg・d的蛋白需要量。非蛋白热量按照氮比率150:1。高度代谢增强时,需要总热量比例的蛋白质。轻、中度应激反应要求1.0~1.5g/kg・d的非蛋白热量,按照100:1的氮比率,而严重应激反应状态要求2.0g/kg・d,按80:1的低比率。
表3 判断能量底物需要量
|
正常 |
轻 |
中 |
重 |
TEE* |
1 |
1.2 |
1.2~1.5 |
1.5~2.0 |
NPCN比率+ |
150:1 |
100:1 |
100:1 |
80~100:1 |
蛋白质 |
1 |
1 |
1.5 |
2.0 |
g/kg・d |
|
|||
非蛋白质热量成分 |
|
|||
葡萄糖% |
70 |
60~70 |
50~60 |
70 |
脂肪% |
30 |
30~40 |
40~50 |
30 |
| *总能量消耗,基础能量消耗的成分增加 | ||||
| +非蛋白质热量―到―氮比率 | ||||
表4 喂养过度的反作用
| 葡萄糖 |
| CO2升高导致换气不足 |
| 肝脂肪变性 |
| 中性粒细胞功能削弱 |
| 能量底物促进细菌生长 |
| 蛋白质 |
| BUN升高可以并发肾衰治疗 |
| 肝衰病人可发生脑病 |
| 脂肪 |
| 削弱中性粒细胞功能 |
| 削弱淋巴细胞功能 |
| 削弱肺功能 |
| 网状内皮阻滞 |
| 前列腺素E2产生增加 |
在考虑需要的营养时,首先应判断高分解代谢应激反应的程度,然后再估计符合代谢需要的总热量。蛋白质要求应考虑到非蛋白热量取决于按照氮比率适当计算。如果病人要经肠内补充营养,应按照氮比率,符合病人代谢需要计算供应适宜的混合底物(见表3)。病人的很多营养要求应尽可能地经肠输入,但是如果病人的营养要求不能充分地经肠给予的话,应提供肠胃外补充营养(静脉补充营养)。在这种情况下,可以肠胃外输入的营养,要避免对中心静脉产生有关的损伤。
6.喂养过度的危险(The dangers of overfeeding)营养不良的病态机理已确立,包括对免疫功能的损伤,肌肉消耗,影响伤口愈合。在以往为努力避免这些并发症,多于16.73kJ/d。病人常不易接受现在很明显,这种越多越好的基本原理实际上是有害的。而实验明确指出喂养过度在某些情况下比喂养不足更有害(见表4)。
近来的研究指明,喂养过度可导致免疫功能产生潜在性的严重损伤。Yamazak et al研究了两组鼠,一组经肠喂养等热量食物,而另一组以同法足量经肠喂养175%的热量需要,实验的每组进行盲肠结扎及穿刺,不论体重增加,而氮平衡与等热量组比较,喂养过度的动物仍有53%的死亡率,而等热组动物为14%(P<0.05)。在人体研究中,肠胃外碳水化合物(呼吸系数大于0.95)喂养过度与脓毒并发症发生率显著有关,而死亡率比呼吸系数小于0.95的病人组明显显高。临床研究证明,喂养过度比喂养不足对免疫系统潜在性损害更大。因此,很少有人注意到喂养过度比喂养不足的问题的严重性,应该明白,喂养过度有害,喂养不足同样有害,尤其是重病人。
(二)营养的药理学(Nutritional pharmacology)
营养不良和损害对免疫系统产生极期相反的作用,适当的营养支持可有助于扶持宿主的免疫防御及改变结果是很明显的。虽然最适当的营养混合物仍存在争议,经研究明确表示“最佳营养支持”导致特殊营养有潜在调节免疫功能的实现。广泛深入仔细的研究理由是,具体营养的应用作为药物剂型可以在未来证实,在外科感染的预防及治疗中是很有价值的。虽然无数的底物、生长因子及激素仍在进行紧张地研究,有三种底物大多数实验及临床数据支持可以在人体内使用,其主要是谷酰胺、精氨酸、omega-3脂肪酸。
1.谷酰胺(Glutamine)外科应激反应或脓毒病增加了组织对谷酰胺的需要。虽然明显增加了骨骼肌释放谷酰胺的比率,而导致血清谷酰胺浓度不相同。实际上谷酰胺的营养作用,可能在某些环境下因费用而受到限制性使用。因此,谷酰胺被分类为非必须氨基酸,促进了在应激反应状况下对谷酰胺利用需要量的增加。Wilmore et al指出谷酰胺可考虑为“代用必须”氨基酸。
谷酰胺潜在的益处是多因素的。首先,谷酰胺是实质性的初级呼吸燃料。经肠细胞吸收的谷酰胺比其营养物的量要多得多,在应激反应状态下,由肠吸收及利用的谷酰胺明显增加。然而在一定的情况下,谷酰胺促进小肠生长并限制粘膜萎缩是几乎一致的。作为肠道屏障及免疫功能的有效作用仍未十分明了。谷酰胺也是淋巴细胞的重要代谢燃料,淋巴细胞内含有高浓度的谷酰胺,谷酰胺的分解代谢需要酶,静止的淋巴细胞维持着高比率的谷酰胺分解代谢,免疫激发或刺激有丝分裂明显地增加。因此,淋巴细胞的增生表明需要有谷酰胺参与。细胞培养中谷酰胺的水平降低不仅与淋巴细胞增生的比率降低有关,而且也与周围巨噬细胞的吞噬能力受到削弱有关。此外,作为生命的营养底物,谷酰胺是谷胱甘肽的一种先质。谷胱甘肽是细胞内抗氧化剂防御系统的一种重要成分,在助于保护肠、肝及其它器官抗缺再灌注性损伤。
不论生物学多么重要,谷酰胺不含标准TPN分离(独立成分)成分,因为结晶性的L-谷酰胺寿命周期比较短暂,在溶液中不稳定。克服这些问题有两种方法,即在使用前每包TPN在溶解时加谷酰胺,且有稳定性的谷酰胺作用,如L-alanyl-L谷酰胺。谷酰胺的应用表明是安全的。而TPN溶液中补充谷酰胺表明有改善氮平衡,降低微生物移生,与标准无谷酰胺TPN溶液比较,降低人体骨髓移植受者感染并发症的发病率。肠内及肠胃外补充谷酰胺按公式计算给予,提倡预防及治疗免疫功能减退或者脓毒病时要按标准公式治疗。
2.精氨酸(Arginine)精氨酸分为半必须氨基酸,所有组织的胞质及核蛋白的合成都要有精氨酸在损伤以后协助组织的生长及氮平衡。精氨酸表明能增进伤口的愈合,是多种激素的促分泌素,包括生长素。实验研究证明精氨酸对T淋巴细胞的功能变化有积极的作用。
癌症大手术病人,经肠补充精氨酸及改善T―细胞功能有作用,而经肠胃外输入精氨酸表明无毒性。为了提高T―细胞功能,正常饮食中必须应用精氨酸,而不能光按规则使用氮。因此,实验室及临床提供的数据提示,在应激反应反应性病人中按标准营养支持给予精氨酸时是有益的。
3.Omega-3脂肪酸(Omega-3 fatty acids)Omega-3脂肪酸是一种多不饱和脂肪酸,其它的为Omgga-6脂肪酸,也是必须脂肪酸,因为在体内不能合成,必须由饮食中获取。亚麻酸(十八碳三烯-9、12-酸)。
这两种脂肪酸的生物学上的重要性与各自的代谢产物有关。亚油酸产生代谢变化为花生四烯酸(二十四碳烯酸),亚麻酸产生代谢变化为二十戊酸(EPA)及二十二已酸(DHA)。花生四烯酸是两组前列腺样的及4组白细胞素样物的前体,有多种生物活性,包括对为炎症性反应的调节,对微血管紧张性的影响,调解血小板活性,调解免疫反应中的几个方面。相反的EPA及DHA3组前列腺样及5组白细胞素样的活性较少衍化为生物学的前体。
理论上,饮食中用Omega-3脂肪酸代替Omega-6脂肪酸,用于调节免疫性的炎症性反应,有尽可能地改善脓毒病或多器官衰竭的效果,后来进行了实验性人工合成物并用于临床研究。至今,动物和人体的研究已证实降低前列腺素E2合成及细胞激动素释放与食物高Omega-3脂肪酸的关系。Omega-3脂肪酸在感染激发以后对生存者作用的实验研究中发现,和Mascioli et al与Johnson et al发现相同。他们各自进行了大量动物实验,最后又进行胃肠道恶性肿瘤、严重烧伤、外科败血症病人及手术后病人的研究。在各组研究中,含Omega-3脂肪酸的食物与感染性并发症的联系极少,而且改善淋巴细胞功能。可是这些饮食中也含有精氨酸及核苷酸。在临床外科中应用Omega-3脂肪酸应根据病人的具体代谢状态而定,如病情轻重及疾病类型。
4.铁缺乏与免疫功能的关系(The relationship of iron deficiency and immune function)铁是很多活着生物体的主要金属。微生物像人体一样,需要铁供细胞复制及各种代谢功能。感染性疾病或创伤中一个不变的特征是循环中铁下降。必须予以纠正缺铁表现,补充铁剂是改变宿主免疫防御的一个重要部分。创伤后手术应激反应,感染侵犯及癌症表现为发生低铁反应,与以下几个因素有关:①肠吸收铁明显下降;②从转铁蛋白库到细胞内部位循环铁的运动性能下降;③巨噬细胞摄入来自于衰变红细胞的血红蛋白(Hb),铁潴留;④肝脏增加铁蛋白合成;⑤细菌侵犯部位由中性白细胞释放分离的乳铁蛋白,铁束蛋白;⑥由巨噬细胞净化铁。最后的结果是明显地降低了铁的利用率,由入侵的微生物利用。
转铁蛋白是一种蛋白质,蛋白包裹着循环游离的铁,转铁蛋白铁置换作用表明与增加严重感染的危险性有关。如在人与动物的研究中与感染合并症的死亡率增加有关。研究证明铁置换作用,应激反应手术病人伴随着宿主防御机能损害,易于发生感染合并症及败血性死亡。病人中血清铁蛋白及总铁容量不能反应出总体铁贮藏量,因此,应具体分析治疗。
(三)早期确定外科辅助营养及免疫扶持(Early definitive Surgery as an Adjunct to Nutritional and immunologic support)
适当的营养扶持是所有外科病人护理中一个明显的重要部分。但是,没有适当的护理,营养支持的效力可能受到限制。Border et al对66例危重病人进行多变性分析发现,对生存者最好的办法是早期并完成手术,包括骨折固定,早经肠内补入蛋白。分解代谢状态减弱,可早期活动,即肢体的种种运动,降低肺及其他败血性并发症的发病率,促进早期肠喂养,增加肠蠕动功能。例如,脓毒灶需要早期而明确的清创及引流,阻止局部病菌造成组织的高代谢反应,减少抗生素用量。总之,早期确立手术,早活动,短期内使用有效的抗生素,加强抗感染并发症的能力,在危重病人中辅助营养支持治疗是极其重要的。
(四)摘要(Summary)
使用特制类型营养支持调节免疫系统的免疫功能有很好的效果。在营养不良或者严重损伤的病人,早期营养支持能改善并降低大手术或创伤之后感染并发症的发病率。肠内喂养扶持免疫系统比肠胃外喂养要好,TPN对机体有潜在的治病救命作用,但不能不加选择地使用,而应限制在严重营养不良或创伤病人无能力经口内进食者应用。这些病人的分解代谢要求应尽可能地估计准确,根据病人的高分解代谢程度提供适宜的复合底物,还要避免过度喂养。许多营养底物已得到验证,有调节特殊免疫功能的作用。在这些底物中,谷酰胺、精氨酸及Omega-3脂肪酸证明有潜在性的临床应用价值。同时补充铁,铁不足时表现为正常宿主对感染或创伤的防御反应能力减弱。严重营养不良,外科手术后病人进行最佳营养的扶持治疗免疫系统,并减少与严重营养不良或创伤有关的发病率及死亡率。
总之,营养支持疗法必须根据患者的具体情况选择应用,不能一味地统一使用,原则上严重病人,不能进食(在7~10天之内)者由肠胃外补充营养,能进食者由肠内补充营养。对局灶性脓毒病,须结合外科清创,抗生素的应用等。卧床病人,尤其是创伤性骨折,多以经肠内补充营养治疗;在卧床期间,尽可能地加强健康肢体运动,以促进血液循环,增强肺功能及肠蠕动功能,促进消化。营养疗法的作用在临床的应用中已显示出很大潜力,但是不论是肠内或肠胃外喂养,都不能过度,否则不但对机体无利,反而削弱了正常的免疫功能。在众多的文献报道中,主张以严重创伤或者严重感染性疾病,或手术后需要一定的时间恢复肠内时食的病人才给予肠胃外的营养支持治疗,能经口内进食者以肠内补充为好。