第32章 急腹症的诊断与鉴别诊断
腹痛为急腹症的主要表现形式,处理的正确与否对病人的安危有很大的关系。现仅就与急腹症鉴别诊断有关的若干问题,进行简要的讨论。
一、腹痛的机制
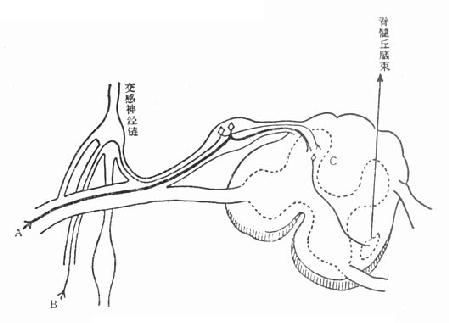
(一)解剖概念 腹部的神经分为脊髓神经和植物神经。前者司腹壁的运动和感觉;后者管内脏的运动和感觉,痛觉纤维随交感神经传导到中枢。从腹壁来的感觉神经和从内脏传入的痛觉神经纤维均汇集于脊髓的背根(图32-1)。

图32-1 腹痛发生的神经传导
简言之,内脏的感觉冲动随交感神经的传入纤维进入脊髓的背根,此时,与某一皮肤区域传入的感觉神经,在脊髓灰质的同一区域内替换神经元;然后,再过渡到脊髓对侧的白质内,随脊髓丘脑束上升,在丘脑内再替换神经元;最后传达到大脑皮质的躯体感觉区。在这一感觉通路上,由腹部脏器传来的冲动将会提高相应脊髓中枢的兴奋性,从而影响邻近的中枢。因此,内脏的疼痛经常反映在同一脊节背根神经所支配的皮肤感觉区;反之,某些躯体病变的刺激冲动也能通过同一感觉通路表现为腹痛,这种现象叫做“牵涉痛”。这一点,对于腹痛的鉴别诊断有重要意义。
由于上述神经传导的解剖关系,内脏的疼痛反应到体表,常呈一定的脊髓节段性分布。一般来说,支配腹部皮肤感觉的脊节自胸。到腰1。我们可以根据体表的某些标志物来记住腹部相应脏器痛觉传导的神经分布(表32-1)。
表32-1 体表标志物与腹部内脏神经分布
| 体表标志 | 脊 节 |
| 剑 突 | 胸 6 |
| 脐 | 胸 10 |
| 腹 股 沟 | 腰 1 |
(二)腹痛的类型 从神经机制腹痛可分为三种基本类型。
1.单纯性内脏疼痛 传入途径纯系交感神经通路,脊髓神经基本不参与或较少参予。例如,胃肠收缩与牵拉时的某些感觉。疼痛的特点:①深部的钝痛或灼痛;②疼痛部位含混,通常比较广泛或接近腹中线;③不伴有局部肌紧张与皮肤感觉过敏;④常伴有恶心、呕吐、出汗等迷走神经兴奋症状。
2.牵涉痛 交感神经与脊髓神经共同参与疼痛的机制。又分为牵涉性躯体痛和牵涉性内脏痛。前者实际上是一种体神经的机制,例如,当横膈中央部分受到刺激时,可放射到肩部,这是由于分布于横膈中部的膈神经进入颈维3-5节脊髓水平,该节脊髓神经沿着臂丛分布于肩部的缘故。而后者是我们主要要讨论的,其疼痛的特点为:①多为锐痛,程度较剧烈;②位置明确,在一侧;③局部可有肌紧张或皮肤感觉过敏。
此种疼痛在临床上的意义比较大,通常反映器官有炎症或器质性病变而非功能性。
3.腹膜皮肤反射痛 只有体神经或脊髓神经而无内脏神经参与疼痛的机制。脊髓神经的感觉纤维分布于腹膜壁层、肠系膜根部及后腹膜。病变侵犯到接近以上神经末梢的部位时,疼痛就反映到该脊节所支配的皮区。疼痛的特点为:①具有脊髓节段性神经分布的特点;②程度剧烈而持续;③伴有局部腹肌的强直、压痛与反跳痛,一般代表有腹膜受侵。
在临床工作中,我们所接触的腹痛实际上常为混合型,可有一种以上的疼痛机制参与。有时,随时间推移,腹痛的类型亦可起变化。如阑尾炎早期,阑尾的管腔剧烈地收缩,企图排除粪石,表现为纯内脏疼痛,部位在脐周,并可伴有恶心、呕吐;当炎症出现以后,痛觉感受阈降低,兴奋性增加,在传导途径中影响了脊髓背根中的体神经,遂发生牵涉痛,疼痛的部位转移到右下腹;最后,炎症的发展波及邻近的腹膜壁层,又出现腹膜皮肤反射痛,疼痛的程度更剧烈,且伴有局部的压痛、反跳痛和腹壁的肌紧张。
二、腹痛的病因
(一)腹部病变
1.腹膜刺激或炎症 包括细菌感染或化学刺激(如穿孔所致的胃液、肠液、胆汁、胰液的外漏以及内脏破裂出血等)引起的病变。
2.空腔脏器的梗阻 包括膈疝、贲门、胃与十二指肠、小肠、结肠、胆管、胰管等部位的梗阻;可因炎症、溃疡、蛔虫、结石、肿瘤等引起。
3.供血失常 ①栓塞与血栓形成;②扭转或压迫性阻塞,包括绞窄性疝、肠扭转、囊肿蒂扭转等。
4.支持组织的紧张与牵拉 如肝包膜张力的剧增,肠系膜或大网膜的牵拉等。
5.腹壁肌肉的损伤或炎症。
(二)腹外邻近器官的病变
1.胸腔病变 例如肺炎常有上腹部的牵涉痛;心冠状动脉供血不足常有胸骨后、剑突下和疼痛并放射至左臂。
2.盆腔病变 包括输尿管、膀胱、生殖系。例如,输尿管结石的疼痛常在腹部两侧,向后腰及腹股沟放射。
3.胸腰椎病变 有时疼痛在上腹部,并可因增加脊柱的屈曲度而加重,仔细检查常可发现脊柱的畸形与压痛。
(三)新陈代谢紊乱与各种毒素的影响
糖尿病酸中毒,尿毒症,化学毒物如砷、铅中毒均可引起腹痛。此外,卟啉病或一些过敏性疾病亦可发生腹痛。
(四)神经源性
1.器质性 如脊髓痨、带状疱疹、末梢神经炎等均可表现腹痛症状。
2.功能性 包括中空脏器的痉挛,肠运动功能失调及精神性腹痛等,均需与急腹症加以鉴别。
三、临床常见类型的腹痛
(一)食管 脊髓节段为胸1~胸6。①疼痛的部位常在胸骨后;②疼痛常在病变水平;③可伴有吞咽困难和吞咽疼痛。
(二)胃与十二指肠 脊髓节段为胸7~胸9。①部位通常在中上腹,有时可偏右或左侧,偶尔可在乳头水平和脐之间;②疼痛加重时,范围可较广泛并放射至背部或肩胛间区;③可具有以下特点:与饮食有关;可因进食、服用抗酸剂或呕吐而减轻;常于夜间加重;消化性溃疡的疼痛常有节律性和季节性。
(三)胰腺 脊髓节段为胸12~腰2。①疼痛可在上腹部,但有时范围广泛;一般说来,头部病变位于中线右侧;胰体病变痛在脐周或中线部位;胰尾病变在中线左侧;②疼痛常可感觉于腰背部;③疼痛通常为持续性且较重,但有时可以轻微。
(四)胆道 脊髓节段为胸6~胸10,主要为胸9。①胆囊的疼痛和压痛通常位于右上腹;②胆管的疼痛位于剑突下或中上腹;③疼痛常放射到右肩胛区和肩胛间区;④起病突然,为剧烈绞痛,常伴有发热与黄疸。
(五)小肠 脊髓节段为胸10。①疼痛部位在脐周;②通常为绞痛性质。
(六)结肠 脊髓节段为胸8~胸12。①部位:横结肠和乙状结肠的疼痛在脐与耻骨之间,升结肠的疼痛在脐右,降结肠在脐左,直肠在恥骨上或腰骶部;②疼痛可为绞痛性质;③可因排便或排气而减轻;④可伴有排脓血或粘液。
(七)肾与输尿管 脊髓节段为胸12~腰1。①解剖部位在腹膜后,属于躯体痛,在患侧腰部可有压痛和叩击痛;②泌尿系结石呈绞痛,向下放射至会阴部和大腿内侧;③可伴有排尿痛或血尿。
(八)妇科疾病 与急腹症鉴别诊断有关的妇科疾病主要是宫外孕、卵巢囊肿或肿瘤扭转和卵巢破裂。特点如下:①疼痛部位主要在下腹;②与月经有关;可有停经史,疼痛发生在月经中期或中期后;③可有内出血症状;④阴道、腹部双合诊有时可触及有压痛的肿块。
四、急腹症的诊断与鉴别诊断
(一)病史采取和症状分析
1.问腹痛 由于腹痛是急腹症的主要表现形式,所以首先要问腹痛,并询问有关腹痛的情况。
(1)腹痛的部位:可反映腹部不同器官的病变,有定位价值,在鉴别诊断上很有重要(表32-2)。
表32-2 腹痛部位的鉴别诊断
| 腹痛 部 位 | 腹 内 病 变 | 腹外 病 变 | ||
| 上
腹 部 |
右上 | 十二指肠溃疡穿孔、急性胆囊炎、胆石症、急性肝炎、急性腹膜炎、右膈下脓肿等 | 右下肺及胸膜炎症、右肾结石或肾盂炎 | |
| 中上 | 胆道蛔虫症、溃疡病穿孔、胃痉挛、急性胰腺炎、阑尾炎早期、裂孔疝等 | 心绞痛、心肌梗死、糖尿病、酸中毒 | ||
| 左上 | 急性胰腺炎、胃穿孔、脾曲综合征、脾周围炎、脾梗死、左膈下脓肿等 | 左下肺及胸膜炎症、左肾结石或肾盂炎、心绞痛 | ||
| 脐 周 | 小肠梗阻、肠蛔虫症、小肠痉挛症、阑尾炎早期、回肠憩室炎、慢性腹膜炎等 | 各种药物或毒素引起的腹痛 | ||
| 下
腹 部 |
右下 | 阑尾炎、腹股沟嵌顿疝、局限性肠炎、肠系膜淋巴结炎、小肠穿孔、肠梗阻、肠结核、肠肿瘤等 | 右输尿管结石 | |
| 下腹 | 宫外孕破裂、卵巢囊肿扭转、盆腔及盆腔脏器炎症、盆腔脓肿、痛经等妇科疾病往往偏重于一侧 | 尿潴留、膀胱炎、急性前列腺炎等 | ||
| 左下 | 腹股沟嵌顿疝、乙状结肠扭转、菌痢、阿米巴性结肠穿孔、结肠癌等 | 左输尿管结石 | ||
(2)腹痛的性质:通过对腹痛性质的了解,对诊断也有参考意义。例如,绞痛往往代表空腔脏器的梗阻,如肠梗阻、胆管结石等,并常有阵发性加重;胆道蛔虫则常有剑突部位的钻顶痛;消化性溃疡穿孔多为烧灼性或刀割样的锐痛,可迅速扩散到全腹;胀痛常为器官包膜张力的增加、系膜的牵拉或肠管胀气扩张等所致。
(3)腹痛的程度:有时和病变严重的程度相一致,如腹膜炎、梗阻、绞窄、缺血等病变腹痛剧烈;但病人对疼痛的耐受性有很大差异,如老年人或反应差的病人,有时病变虽重,疼痛却表现不太重。
(4)腹痛的放射或转移:由于神经分布的关系,一些部位病变引起的疼痛常放射至固定的区域,如胆道或膈下的疾患可引起右肩或肩胛下疼痛;胰腺位处腹膜后,其疼痛常涉及后腰背;肾盂、输尿管的病变,其疼痛多沿两侧腹向腹股沟方向放射。此外,疾病不同阶段的牵涉痛,可引起腹痛部位的转移,最典型的例子,是阑尾炎的疼痛。根据这些特点,对引起腹痛病变的定位诊断有很重要的参考意义。
2.问病程 包括腹痛发生的时间,起病是缓渐的还是突然的,疼痛是持续还是间歇等。
腹痛发生的时间结合病人的周身状况对我们判断病情的轻重缓急有很大的关系,如发病时间很短而病人的周身情况恶化或伴有休克,常提示有严重的腹膜炎或内出血。此外,腹痛发生的时间对我们考虑应采取何种诊断性措施亦有关系,例如刚发生不久的中上腹或脐周围痛、不伴有右下腹的压痛和反跳痛,并不能否定阑尾炎的存在,此时,需要进一步的观察。又如,在病程1~2h之内的急性胰炎往往血清淀粉酶并不升高,需要再过一段时间重复取血才能确定诊断。
穿孔或肠扭转等常发病突然,有些炎症则起病缓渐而呈逐渐加重。此外持续的疼痛常提示炎症或血运障碍;间歇而阵发加重的疼痛常表示空腔脏器的梗阻或结石。
3.问呕吐 胃肠道疾病常伴有呕吐。对疼痛与呕吐的关系,进食与呕吐以及吐后疼痛是否减轻都应该注意。此外,呕吐出现的早晚,吐的内容物(酸、苦、食物、粪质、蛔虫等),对判断梗阻的部位和原因等都有重要的意义。
4.问有关症状 如腹痛是否伴有排便的改变,骤然发作的腹痛若伴有腹泻和脓血便常提示有肠道的感染;反之,如腹痛无排便和排气则可能有肠梗阻。腹痛伴有尿急、尿频、尿痛、尿血、尿石头等表示患有泌尿系的感染或结石。此外,是否伴有塞战、发热、黄疸、脱水、休克等,亦须加以注意。
5.问诱因 一些急腹症有时和一定的诱发因素有关。例如饮酒和进油腻食物可诱发急性胰腺炎或胆道疾病;暴饮暴食后可发生急性胃扩张或溃疡穿孔;急性胃肠炎可因饮食不洁而发生。此外,创伤、受凉、精神因素等都可能是某些急腹症的诱因。
6.问往史 过去的病史可能有助于急腹症的诊断。例如,过去有无类似发作,频度及规律;以往的患病和手术史以及长期接触某种有害物质的职业史等,可能都与现疾病有一定的关系。
7.问月经 对女病人要问月经。末次月经的日期,既往周期是否规律,有无停经及停经后有无再出血,血量与以往月经量是否相同等,都应仔细询问。
8.问治疗 应了解患者过去的治疗经验,这次疾病发作后用了哪些治疗及其对治疗的反应,作为诊断和处理的参考。
(二)体格检查
1.要重视周身情况 观察患者的一般状况、神志、呼吸、脉搏、血压、体温、舌苔、病容、痛苦程度、体位、皮肤情况以及有无贫血、黄疸。不忽视全身体检,包括心、肺。
对周身情况的观察在急腹症是十分重要的,可以初步判断患者病情的轻、重、缓、急,是否需要作一些紧急处置,如输液、输血、解痉、镇静、给氧等,然后再作进一步的检查。对危重病人,检查的顺序有时也不能按一般常规,也不能过于繁锁;可重点地进行问诊和最必要的体检后先进行抢救生命的处理,待情况允许再作详细检查。这一点是与对待一般疾病有区别的。
2.腹部检查 要重点注意下列各点。
(1)观察腹部外形有无膨隆:有无弥漫性胀气,有无肠型的蠕动波,腹式呼吸是否受限等。
(2)压痛与肌紧张:①固定部位的、持续性的深部压痛伴有肌紧张常为下面有炎症的表现。②表浅的压痛或感觉过敏,或轻度肌紧张而压痛不明显、疼痛不剧烈,常为邻近器官病变引起的牵涉痛。③全腹都有明显压痛、反跳痛与肌强直,为中空脏器穿孔引起腹膜炎的表现。
对于急腹症,触诊的手法要轻柔;先检查正常或疼痛轻的部位,逐渐移向疼痛的中心部位。诱导反跳痛有两种方法:①在病变部位的腹壁上轻轻进行叩诊;②让患者咳嗽。这样,即可引出反跳痛。
(3)腹部有无肿块:炎性肿块常伴有压痛和腹壁的肌紧张,因此境界不甚清楚;非炎性肿块境界比较清楚。要注意肿块的部位、大小、压痛、质地(软、硬、囊性感)、有无杂音及活动度等。
(4)肝浊音界和移动性浊音:肝浊音界消失,对胃肠穿孔有一定的诊断意义。但有时肺气肿或结肠胀气可使肝浊音界叩不出。此外,胃肠穿孔时,肝浊音界也不一定都消失,这决定于穿孔的大小和检查时间的早晚。所以,要辅以腹部X线透视。少量积液时不容量发现移动性浊音,但发现时对腹膜炎的诊断很有意义,可用诊断性穿刺来证实。
(5)听诊:对肠鸣音的改变要连续观察,要重视音调的改变,如金属音、气过水声等,高亢的肠鸣音结合腹部胀气或发现肠襻提示可能有肠梗阻存在。但肠梗阻在肠麻痹阶段也可有肠鸣音的减弱或消失。
3.直肠、阴道检查 对于下腹部的急腹症,直肠检查有时可以触及深部的压痛或摸到炎性的肿块。对已婚妇女请妇科医生协助做阴道检查可有助于对盆腔病变的诊断。
(三)实验室诊断
1.化验 血白细胞、尿、粪常规、酮体及血清淀粉酶是最常做的急诊化验。怀疑卟啉病要测尿紫质;疑铅中毒应查尿铅。
2.X线检查 作胸腹透视目的在于观察胸部有无病变,膈下有无游离气体,膈肌的运动度以及肠积气和液平面。有时需摄腹部平片(取立位或侧卧位)。当怀疑乙状结肠扭转或肠套叠时可行钡灌肠检查。
3.B型超声诊断 近年来B型超声检查在急腹症的诊断中起重要作用,可以发现胆系的结石,胆管的扩张和胰腺、肝脾的肿大等。对于腹腔少量的积液,B超检查较腹部叩诊为敏感。在宫外孕的诊断中,有时可看到子宫一侧胎儿的影象或输卵管内的积液。B超对于腹内的囊肿和炎性肿物也有较好的诊断价值。
4.诊断性穿刺及其他 对于腹膜炎、内出血、胰性腹水及腹腔脓肿等可试行诊断性穿刺。目前较多采用超声定位下的细针穿刺,既准确,且安全。对穿刺物应立即作常规、涂片显微镜检查及细胞培养。对妇科急腹症患者有时需作阴道后穹窿穿刺或腹腔镜检查。
5.手术探查 当诊断不能确定,内科治疗不见好转而病情转危的紧急情况下,为挽救生命应考虑剖腹探查。
五、诊断原则和经验教训
(一)诊断原则 对急腹症,在诊断方面必须依次回答以下三个问题。
1.有无外科情况需要紧急处理?在不能明确此点之前,绝不能掉以轻心,并要慎用麻醉性镇痛剂,以免影响诊断,延误及时治疗。
2.是器质性还是功能性腹痛?原则上要首先除外器质性疾病,不要轻率诊断功能性腹痛。
3.腹痛最后的病因是什么?不论何种腹痛,最后总要归结到病因问题。只有弄清病因,才能有最正确的处理。故不能满足于对症处理,要争取尽早弄清诊断。
(二)经验教训
1.急腹症的及时和正确的诊断,不单纯取决于业务技术,往往需要医生对患者有高度的责任心,才能认真仔细地观察病人,有时需要不分节、假日,夜以继日地工作。
2.早期正确的诊断,必须有一个科学的、实事求是的态度;应提倡亲临第一线观察病人,客观全面地掌握病情资料,避免主观片面性;还是善于分析各种检查结果,“去粗取精,去伪存真”,学会运用唯物辩证法,抓住主要矛盾。
3.要注意观察和随诊。我们对于疾病的认识,不但常常受着科学条件和技术条件的限制,也受着客观过程的发展及其表现程度的限制。所以,必须注意连续观察,在发展变化的过程中去鉴别疾病。这一点对急腹症的鉴别诊断尤为重要,因急腹症的发展变化是较快的。例如急性阑尾炎,在最初数小时内,腹痛往往在脐周,但10余小时后则每每呈现出典型的右下腹转移性疼痛。故医务人员要认真观察病情的变化,对于一时不能确诊而病情又有危险的病人,不要轻易放过。
4.急腹症是一个变化多端的复杂过程,且同一疾病在不同条件下差异极大,不一定都符合书本上的典型描述。例如肠穿孔,在老年、反应差及农民患者(对痛的耐受性较强)的表现程度不一,稍一麻痹大意即容易造成漏、误诊。因此,医生决不能故步自封,满足于书本上的知识。对于任何疑点和不能解释的问题,都要当作新课题去进行探索,必要时应请示上级医生并进行会诊。
(潘国宗)
参 考 文 献
[1] 邵孝鉷,蒋朱明主编:急诊临床;人民卫生出版社,北京,1985;p257~276
[2] Harrison’s principles of internal medicine;ed. by Braunwald E et al. 11th.ed.,McGraw-Hil Book Co.,NY.1987;p23~26