第七节 机械通气治疗和呼吸机的调节
一、呼吸机与患者的连接
这关系到机械通气的效果,如连接欠佳,管道漏气,则气道压力下降。发生通气不足,可造成各种并发症。常用连接方式有①接口:置于齿唇之间,与鼻夹配合使用,可用于神志清楚、能合作和短期使用机械通气的患者;②面罩和鼻罩;③气管插管:适用于神志不清或昏迷的患者,包括经口插管和经鼻插管,应用合成材料制成的插管导管,插管可保留14日左右甚至更长时间,但橡胶导管只能保留72h;④气管切开:需长期机械通气的患者,应作气管切开,放置气管套管,其优点为容易清除分泌物,呼吸道阻力及死腔明显减少,患者可以进食。为避免漏气,无论气管插管还是气管切开插管,通气管均应带套囊。套囊的充气量以刚能阻止漏气为度,每4h开放套囊5min,以避免气管壁长期受压造成坏死。目前较理想的套囊为低压套囊,注气后压力可均匀地加在气管内壁上,压力不高,但可取得密闭效果。
二、合理设置各项工作参数
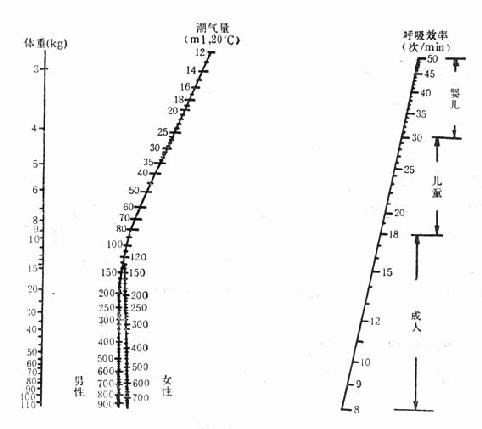
(一)呼吸频率、潮气量和每分钟通气量 通常可按机械呼吸常数列线图(图28-3)来调节呼吸频率和潮气量。COPD患者,呼吸频率可选用8~12次/min;限制型通气功能障碍患者,呼吸频率可为12~18次/min。机械通气时,潮气量较大,一般为600~800ml,每分钟通气量为10000~15000ml,这与呼吸机有较大的死腔有关。机械通气时,部分气体被压缩在管道中而不能释放给患者,这部分气量受吸气峰压、管道、湿化器水位的影响,一般0.098kPa(1cmH2O)的气道压力损失3~8ml潮气量。临床上每分钟通气量可以实际监测到的数据为准。

图28-3 机械呼吸常数列线图
(二)吸氧浓度 机械通气开始时,吸氧浓度应为100%,以防止任何可能出现的低氧血症,测定血气分析后可降低吸氧浓度,使PaO2低于8.0kPa(60mmHg)。
(三)吸/呼时间比 该比值的调节,要考虑呼吸和循环两方面,既要使吸气在肺内分布均匀,肺泡气能充分排出,又不增加心脏循环的负担。通常吸气时间为0.5~1.5s,很少超过2s。吸/呼之比为1:2,但COPD患者可为1:3到1:5,而限制型通气障碍患者可为1:1到1:1.5。
(四)通气压力 定压型呼吸机,气道压力决定呼吸机吸气相和呼气相的交换及潮气量的大小。该参数应根据气道阻力和肺顺应性而定,肺内轻度病变时为1.18~1.96kPa(12~20cmH2O),中度病变需1.96~2.45kPa(20~25cmH2O),重度病变需2.45~2.94kPa(25~30cmH2O),对严重肺部疾病或支气管痉挛的患者可达3.92kPa(40cmH2O)。定容型呼吸机,通气压力取决于潮气量、流速、气道阻力、肺部顺应性等因素。这类呼吸机设有压力限制,达到一定压力时,停止吸气并开始呼气,以防止产生肺部气压伤。通常这一压力限制应高于正常通气压力约1.47~1.96kPa(15~20cmH2O)。造成压力过高的原因有:分泌物阻塞、管道扭曲或受压、患者与呼吸机拮抗等。
(五)高峰流速率(peak flow rate,PFR)呼吸机释出潮气量时的最大流速率。通常呼吸机释出一个方形流速波,流速迅速上升,在整个吸气时期内维持该流速(某些呼吸机也用逐渐下降的流速波)。流速率应与迅速释出的潮气量相匹配,如潮气量或呼吸频率增加时,高峰流速率也应增加,以维持适当的吸/呼比例。使用常规潮气量和频率时,高峰流速率一般为40~60L/min较为合宜。
(六)灵敏度(sensitivity) 有的呼吸机上也称为触发水平(trigger)。该参数用来决定呼吸机对患者自主呼吸的反应。灵敏度是指在该触发水平上,呼吸机能为患者自主呼吸所触发,以AMV或IMV的形式协同呼吸。降低灵敏度,则患者需要作出较大努力来触发一次呼吸;如灵敏度太敏感,患者很易触发呼吸机,造成实际呼吸频率的增加,导致通气过度。CMV时灵敏度钮关闭,这样呼吸机对自主呼吸无反应。有的呼吸机(如Servo900B)应用PEEP时,灵敏度应作相应调整,实际灵敏度为PEEP与调节值的差值。
(七)叹气功能(sigh) 正常自主呼吸时潮气量为5~7ml/kg。如机械通气也选用该潮气量作标准,则会产生气道陷闭及微小肺不张,使肺内分流增加。而健康人常有偶尔叹气(为潮气量的2~4倍),可避免此类并发症。现代呼吸机备有叹有功能,模仿正常人的呼吸,一般每小时为10~15次叹气样呼吸,叹气的气量为潮气量的2~2.5倍,可预防肺不张。但一般呼吸机所用的潮气量较大,故叹气功能常不需要。
(八)吸气末停顿(end-inspiratory pause,EIP) 又称吸气屏气或吸气平台(图28-4)。EIP占吸气时间5%~15%,或占整个呼吸周期的30%左右,有血流动力学损害或患心血管疾病者,可设在5%~7%。EIP的主要作用使气道压力提供最佳的吸入肺泡气分布,减少死腔量。现在机械通气时,常把EIP作为常规,EIP尤其对肺部顺应性明显下降或气道阻力显著增加的患者有效。
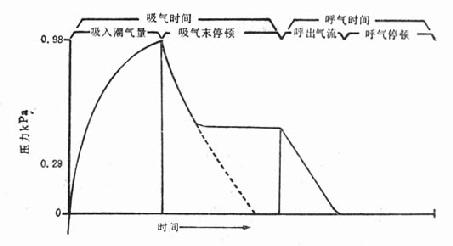
图28-4 正压通气和吸气末停顿的压力曲线图解
阴影部分表示向气道释出一定潮气量后的吸气时间,气道压力的迅速下降,是因为气
流从上气道分布到肺之缘故,压力平台可维持到呼气开始。(引自文献2)
三、湿化(humidification)
气管插管或切开后,患者丧失了呼吸道天然的湿化功能,加上使用呼吸机,通气量增加,呼吸道丧失大量水分,可造成分泌物干结,纤毛运动减弱,易发生肺部感染。为克服这一缺点,可采用加热湿化、喷雾湿化或超声湿化等方法来湿化吸入气体。湿化的程度与温度、气体与水接触面积以及时间成正比。现较理想的为恒温湿化器,每日湿化水量为500~600ml。至于吸入气体的相对湿度应达到100%,而温度则接近32℃即可。吸入气温度太高可影响肺功能,也可产生呼吸道灼伤,高于41℃时纤毛活动可停止。另外湿化过度可导致水潴留、心力衰竭、肺不张及肺部感染。近来推荐使用一种热和湿气交换过滤装置(如 Eedith),过滤装置放在气管切开套管(或插管)与呼吸机管道的连接处,用来湿化吸入气体,并且作细菌过滤器,一次性使用。一般现代呼吸机上还设有药物雾化器,利用射流及虹吸原理,将药液喷击成细小的雾状颗粒,随吸入气流进入肺部。
Eedith),过滤装置放在气管切开套管(或插管)与呼吸机管道的连接处,用来湿化吸入气体,并且作细菌过滤器,一次性使用。一般现代呼吸机上还设有药物雾化器,利用射流及虹吸原理,将药液喷击成细小的雾状颗粒,随吸入气流进入肺部。
四、自主呼吸和呼吸机的同步
机械通气时,有时自主呼吸和呼吸机会发生拮抗,可导致每分通气量下降、气道压力增加、呼吸功的增加并可加重循环系统负担,这样非但不能达到机械又通气的目的,反而可引起休克和窒息。拮抗的原因有:①呼吸机调节不当,通气不足;②痰液阻塞气道或管道漏气;③患者咳嗽、疼痛或体位不当;④气管插管滑入右主支气管、气胸、支气管痉挛及病情恶化(并发心力衰竭、肺栓塞等)。
临床上可采取下列措施,处理自主呼吸和呼吸机的拮抗。①必要的体格检查:观察胸廓扩张情况,听诊呼吸音,作血气分析,摄床旁胸部X线片明确气管插管位置及肺部情况;②手控气囊法:机械通气前可先用简易呼吸器过渡,逐渐增大压力及通气量,待缺氧缓解,PaCO2降到一定水平时,自主呼吸消失或减弱,再使用呼吸机;③适当调节呼吸机的灵敏度:患者的吸气在呼吸道内产生的负压(-0.098~-0.196kPa)可触发呼吸机,从而达到同步化;④必要时应用药物抑制自主呼吸:如安定、吗啡、巴夫龙(Pavulon,Pancruoniun)等;⑤处理管道漏气、吸引气道分泌物,如有气胸应及时治疗。