
第三节 临床复苏术
一、现代复苏术
是50年代末美国Baltimore的一组医师研究所得,所谓闭胸或胸外心脏按压术,引起各国临床工作者的极大重视,并取得一定的效果。他们最初的设想是可以不开胸,利用心脏位于胸骨与胸椎之间,按压胸骨也可以取得挤压心脏,使之继续泵血的功能。至少可以提供大脑最低生理要求的血液供养量。认为心脏还是一个泵。但是经过很多例证,说明胸外按压时,心脏已不再是泵,维持血液循环的是胸腔内、外压力级差,理由如下:①胸外按压时,胸腔内经过心脏的血液不存在动静脉压差;②胸外按压时,房室瓣膜用二维超声心动图可以看到并不关闭;③胸腔内压力升高时,主动脉压与中心静脉压同时升高;④气道压力增高时,可以增加主动脉压,同时增加脑血流量;⑤在X线透视下,胸外按压时,主动脉影是缩小而并不扩大。
既然胸外按压维持血液循环的动力是胸腔内外压差,于是就有多种增加胸腔内压力的方法提出来,如:交替按压胸骨和腹主动脉、使用抗休克裤或充气背心、应用胸外按压与呼气入病人肺脏的同步器械等等。经临床实践,虽然这些措施确实可以提高胸腔内的压力,颈动脉的血流量也可以增加,但是增加了的血液极大部分流入颈外动脉,因此对脑组织帮助不大;此外胸腔内压力增加过大,可以经过颈静脉反传到颅内,增加了颅内压,这显然很不利。因此1985年美国召开评估1980年所订心肺复苏指导会议中,除了通过一项加快按压速度,从60~80次/min加快到80~100次/min外,其他的方法均未获得通过。根据上述意见,“闭胸心脏按压”的名称应改为“胸外按压”更为确切,因为此时心脏已不是一个泵。
与“胸外心脏按压”差不多同时,Peter Safar发表了口对口呼气的方法,取代老式的人工呼吸方法。于是这两个手法组成现代的基础生命抢救手法,也称为心肺复苏法 cardiopulmonary resuscitation,CPR)。
二、基础生命抢救手法(BLS)
主要目的是保证提供最低限度的脑供血。按照正规训练的CPR手法,应该可以提供正常血供的25%~30%。
(一)如何判断病人是心脏骤停 一般讲,有几个临床特征:①意识丧失,深昏迷,呼之不应;②大动脉搏动扪不到;③奋力呼吸数秒或10数秒,或立即停止呼吸;④瞳孔散大,对光反射消失。但如未扩大,并不能排除心搏已停。例如瞳孔曾动过手术,或为严重的有机磷中毒病例;⑤紫绀。
上述五点,以①、②两点最重要,凭这两个特征,即可判断心脏已骤停,并立即开始BLS和ALS。切不可反覆用听诊器听心搏,或甚至用心电示波器观察,这均会丧失抢救时机。
(二)BLS的顺序及手法 根据1979年美国心脏病学会和1985年美国全国心肺复苏与心脏急救会议的决议文件,都主张按照英文字母A、B、C、D等来进行。A即气道(airway);B为呼吸(breathing);C为循环(circulation);D为确切的治疗(definitive treatment) 。1985年会议上,有人主张把A改为“判定”(assessment),但决议将这个问题留待下次会议再定,现在仍代表道通畅。
实际上把C和B的次序对换一下,可能更符合实际情况。因为当心脏骤停后,肺泡内尚有适量空气,所以似乎应该先按胸骨4~5次,立即维持大脑组织所需血液,然后再口对口呼气1~2次。这更符合实际情况。CPR手法如下。
1.病人体位 病人平卧在平地或硬板上。应注意有无外伤,有外伤时,如骨折,搬动病人时,应注意不要加重伤情。立即保持气道通畅,使用仰头-抬颏法,使病人的口腔轴与咽喉轴约成直线,既可防止舌根、会厌阻塞气道口,又方便气管插管(图6-3)。操作者一般站在病人右侧,用左手置於病人前额上,用力向后压,同时右手手指放在病人下颌骨下缘,将颏部向上、前抬起,这样就完成了仰头-抬颏法,就可以保持气道通畅。

图6-3仰头-抬颏法
2.口对口呼气 是为病人提供空气有效手法。抢救人员将置于病人下颌的右手压其颏部向下,撑开病人的口,右手的拇指与食指捏紧病人的鼻孔,防止呼入的气逸出。抢救人员用自己的双唇包绕封住病人的口外部,形成不透气的密闭状态。然后以中等力量,约用1~1.5秒的速度呼入气体(图6-4)。应观察病人的胸腔是否被吹起。一般所需气体容量为800ml左右,不宜超过1200ml。因为如气体容量太大,呼气力太大,均易使部分气体吹入病人胃部,造成充气性胃扩张。呼气后,抢救人员即抬起头,侧过一边,再作一次深呼吸,等待下一次呼气。
抢救人员呼出的气体中含氧量较新鲜空气中约少2%~3%,但多含2%~3%的二氧化碳。因此呼入病人肺中的空气,含氧量为16%~17%,约可产生10.64kPa(80mmHg)的肺泡氧张力。
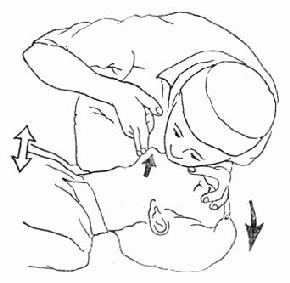
图6-4口对口呼吸

图6-5胸外按压力量分解图
3.保持循环的方法采用胸外按压手法抢救人员的左手掌根部(抢救人员如位于病人右侧)置于病人胸骨(除外剑突)自胸骨角以下至胸骨下端的下半部。再将右手掌压在左手背上。两手的手指均应翘起,不接触病人胸壁,或可将两手手指相互交叉。手指就不会接触病人胸壁(图6-5)。
胸外按压注意点:①抢救人员的两臂必须伸直,压力来自抢救人员的双肩向下压,肘关节不曲;②每次将胸骨压下约3.5~4.5cm;③按压一次后,放松压力,但抢救人员的手掌不离开病人胸骨部位;④按压与放松的时间相等;⑤每分钟按压80~100次。
单人抢救时,按压与呼气比例为10~15:2。双人抢救时的比例为4~5:1。
4.进行BLS时的几个问题
(1)口对口呼气时,抢救人员受传染的可能性。虽然在训练急救医士时,用同一模拟人体,每次注意消毒,据美国文献报道,大约至今已月40000 000以上的急救医士和其他人员(包括居民)直接用模拟人体进行培训,尚无一例证明被传染。但在实际抢救病人时,就不能肯定有无被传染的可能,可是至今还没有见到有关这方面的实例报道。即使如此,一方面如遇心脏骤停的病人,应毫不犹豫地进行BLS;另一方面,现在已有若干防护措施,例如用“S”型塑料通气管(图6-6a、b)。将“S”形塑管插入病人口腔中,进行口对口呼气,效果是相同的。
(2)简易呼吸器可以代替口对口呼气。面罩应是透明塑料制的,周围有可充气的软塑料圈,充气后可与病人的鼻和口部分“密闭”地接触。有的简易呼吸器还可以连接氧气筒(给氧10L/min),效果与口对口呼气相同(图6-7)。

图6-6通过S形塑管进行口对口呼吸
a.S形塑管插入步骤;b.通过S形塑管口对口人工呼吸
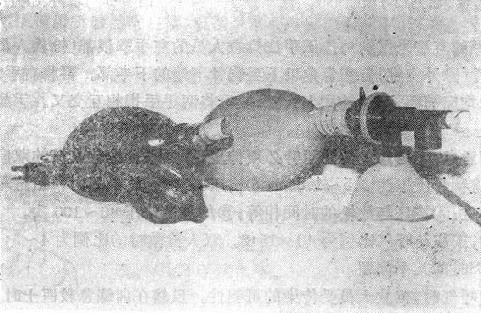
图6-7简易呼吸器
(3)口对口呼气,或用简易呼吸器的时间均不宜过长,因为即使控制呼入气量,但如时间过长,也有可能进入胃部若干气体,引起充气性胃扩张。
(4)胸外按压不能用力过猛、过大,必须防止发生肋骨骨折。
(5)按压部位要准确,特别不要过低,因易损伤肝、脾、胃等内脏。
(6)病人胸廓如有明显畸形,将给胸外按压造成很大困难。
三、进一步生命抢救(ALS)
ALS应尽可能早开始,如人力足够,BLS与ALS应同时分组进行,可取得较高的疗效。ALS包括运用辅助设备和特殊技术,以促使心搏和自主呼吸尽早恢复,包括气管插管、直流电非同步除颤以及使用各种抢救药物。关于各种抢救药物的应用将专门在第四节中讨论。
(一)气管内插管 应尽早进行,插入的通气管要适合病人体型,并且管壁外必须有气囊。插入后,即将气囊充气,避免漏气,并可防止呕吐物流入气管。插入通气管后,可立即联接非同步定容呼吸器或麻醉机。每分钟通气12~15次即可。一般通气时,暂停胸外按压1~2次。通气管的型号大致是成年男子宜用8.0~8.5mm内径,成年女子用7.5~8.0mm内径。接口器应为标准的15mm/22mm。
(二)直流电非同步除颤 因为心脏骤停的直接原因最常见的是心室颤动,约占80%的病例。所以有人主张“盲目除颤”,即不经气管插管等措施,一经判定为心脏骤停,立即除颤。但有的学者不同意这样做。理由是虽然心室停搏或心电-机械分离属于少数导致心脏骤停的直接原因,除颤对这类病人并无好处,反而损伤心肌。应尽快明确心脏骤停的直接原因。然后决定采取适当方法。
1.电击前应先静脉注入5~10mg/kg体重的溴苄胺(Bretylium tosylate)。因为溴苄胺在提高心室肌纤颤阈值方面有明显的效果,可以增加除颤成功率,所以宜把它作为除颤前常规用药。
2.除颤电极上要涂抹一厚层导电糊,或用盐水浸湿的方纱布分别铺在除颤电极接触病人胸壁间,可防止灼伤胸壁皮肤。除颤电极不分正、负,一般安置在病人心脏长轴两端。
3.电击量首次可用200J。有人主张如第1次失败,第2次的电量无需增加,理由是经胸的阻抗随着第1次电击而降低,所以仍可用200J。但经测定,经胸阻抗降低不大,所以多数人主张第2次电击电量应增至300J。如仍未成功,可再进行第3次电击,用电量为360J。这是目前公认的最大电击量。
4.如室性颤动为细颤,应立即静注0.1%肾上腺素1ml,使变成粗颤,然后电击,方有可能收效。
(三)建立静脉通道 即使心搏经BLS和ALS的最初措施得以恢复,亦需用药物纠正和协调体内器官的功能和相互间的平衡,并且可以避免再灌流的损伤。复苏时,不宜用心内注射,因为它弊大于利,应废用。理由:①心内注射时,必须暂停胸外按压,而一次注射成功的机会大约只有30%~40%,就会延误脑供血的时间;②心内注射时,刺破覆盖在心包上肺叶的例子并不少见,可引起气胸,严重影响复苏;③如静脉穿刺一时发生困难,此时如已气管插管,可用吸氧鼻管,将稀释(用10ml等渗盐水)后的药物直接注入通气管。肺内吸收很快,完全可以满足要求。
建立静脉通道,最好用留置硅胶管,并且应建立两条通道。不得已时,可作静脉切开。肌内注射无效。