
第二节 几种常见的颅内肿瘤
一、胶质细胞瘤
包括星形细胞瘤(含多形胶质母细胞瘤)、少支胶质细胞瘤、髓母细胞瘤、胶样囊肿等。其发病率合计约占颅内肿瘤总数的35~45%左右。
(一)星形细胞瘤 分Ⅰ~Ⅵ级。为胶质瘤中最常见的一类。Ⅰ级者,在成人多在大脑白质浸润生长,分为原浆型与纤维型两类。肿瘤组织呈灰白色或灰黄色,硬度如橡皮样,一般无出血坏死,但可呈囊性变,一种为囊内含有瘤结节,另一种为肿瘤内含有囊肿。儿童的星形细胞瘤多位于小脑半球(图4-24)。临床表现在成人常先有癫痫,逐渐出现瘫痪、失语、精神改变,而后出现颅内压增高。儿童多先表现为颅内压增高。X线片少数可发现肿瘤钙化影象。Ⅱ级者属分化不良的星形细胞瘤,或称星形分母细胞瘤。这两型的病程进展较缓。星形细胞瘤Ⅲ~Ⅳ级即多形性胶质母细胞瘤,恶性程度高,常见于中年之后,多位于大脑半球,并侵犯基底节与丘脑,血管丰富,易出血,周围脑组织水肿明显,从而致病情突然恶化,病程多较短。

图4-24 小脑半球星形细胞瘤手术
治疗:较为局限的,如位于额叶前部的星形细胞瘤,可行前额叶包含肿瘤切除。其它部位者,多只能达到肿瘤大部或部分切除(图4-25,4-26),辅以减压性手术。术后应用放疗、免疫化疗治疗和中医药治疗。多数病例愈后较差。
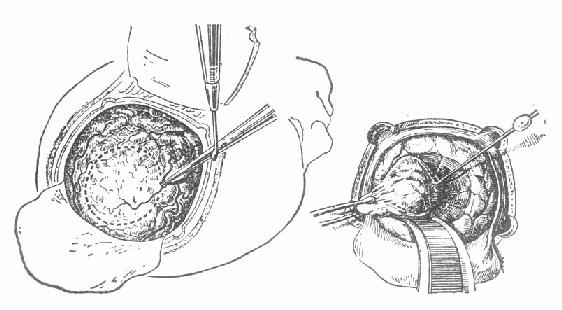
图4-25 大脑胶质瘤部分切除术示意
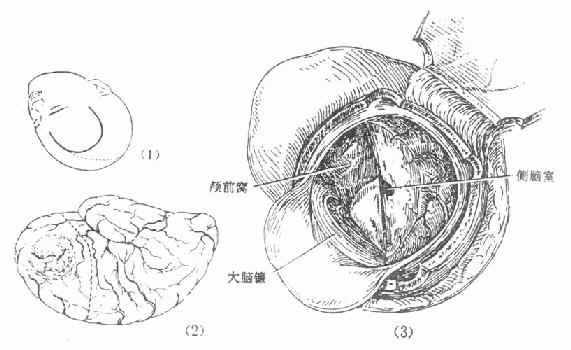
图4-26 额叶胶质瘤行前额叶连同肿瘤切除术示意
(二)少支胶质细胞瘤 较少见。肿瘤偏良性,额叶者居多,临床上很难与星形细胞瘤Ⅰ、Ⅱ级区别。影象学检查约70%有肿瘤钙化斑。治疗原则相同。
(三)髓母细胞瘤 此瘤恶性程度极高,常见于儿童。肿瘤多位于小脑蚓部,向第四脑室或小脑半球侵犯。外表呈紫灰色,血运很丰富。肿瘤细胞可向蛛网膜下腔播散,继发脊髓髓母细胞瘤。临床表现为颅内压增高、走路和持物不稳等。手术处理宜尽可能切除肿瘤实体,以恢复脑脊液循环的通畅性,如肿瘤不能切除,需行脑室分流术。术后,常规行放疗,此瘤对放疗极敏感,近期疗效也较好,有长期治愈者。术后要密切观察有无肿瘤播散(图4-27)。

图4-27 小脑髓母细胞瘤手术示意
(四)室管膜瘤 占胶质瘤的10.1%。常发生于四脑室、侧脑室及三脑室,少数位于脑室临近的脑实质内。肿瘤呈灰红或灰褐色,边界清楚,其基底伸向实质内。临床以颅内压增高症状较突出,病人有时出现强迫头位。手术争取全部切除肿瘤实体,但位于脑室底部的肿瘤组织有时难以切尽,因为脑室附近有一些属于生命中枢的神经结构,过多的手术操作,有时将引起严重反应,甚至因此发生死亡(图4-28)。
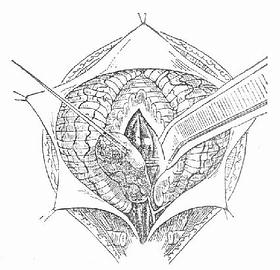
图4-28 四脑室室管膜瘤手术
(五)松果体瘤 占胶质瘤的3%,常发于较大的儿童与青年。肿瘤位于松果体即第三脑室后部,易于压迫导水管引起颅内压增高症状。肿瘤压迫四叠体出现瞳孔散大,光反应迟钝或消失,两眼球同向上视与下视运动障碍,称为四叠体综合症。还可引起小脑性共济失调,内分泌症状有性器官早熟表现的特征。有时因肿瘤累及三脑室引起植物神经障碍如肢端青紫。治疗以手术摘除肿瘤为首选,可辅加放疗(图4-29)。

图4-29经侧脑室(上图)及经胼胝体(下图)切除松果体区肿瘤
(六)胶样囊肿 为很少见的一类肿瘤,发生于脑室内。症状如同其它类型的脑室内肿瘤。可以全切治愈。
二、脑膜瘤
从组织学特征分为内皮细胞型、纤维型或纤维母细胞型、血管瘤型、化生型与恶性脑膜瘤五类。内皮细胞型包含砂粒型脑膜瘤,瘤内钙化形成砂样体为特征,X线平片可显示肿瘤钙化影像。脑膜瘤多属良性,呈球形或结节状,生长于脑实质外,但常常嵌入大脑半球之内。脑膜瘤多发部位为矢状窦旁、大脑凸面及颅底(图4-30,4-31)。后者包括蝶骨嵴、嗅沟、鞍结节、桥脑小脑角等部位,生长于脑室内者很少。脑膜瘤的血运极丰富,因为肿瘤常接受颈外动脉、颈内动脉或椎基底动脉等多来源的供血。这类肿瘤生长很缓慢,所以有时肿瘤长到很大仍可不出现症状。临床表现依据肿瘤部位而定。位于大脑半球者,常引起癫痫、偏瘫及精神障碍。位于颅底者,常出现相应部位颅神经与脑部受累的症状。颅内压增高症状通常出现较晚。病人可因长期的慢性颅内压增高而致两眼视力减退甚至失明。

图4-30 大脑凸面、矢状窦旁及大脑镰旁脑膜瘤
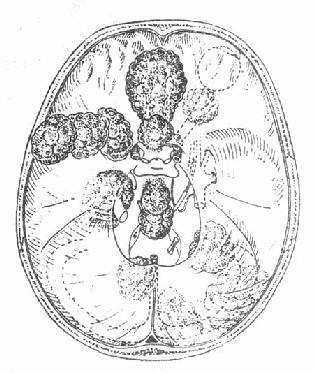
图4-31 颅底各总部位脑膜瘤
治疗 争取将肿瘤完全切除治愈(图4-32)。但肿瘤特别大或已累及重要的脑部中枢如丘脑下部、脑干以及将颈动脉、基底动脉,或颅神经包绕在肿瘤之中者,手术有时困难。手术中应特别注意止血和防止伤及重要的神经与血管。良好的手术显露对脑膜瘤切除成功十分重要。
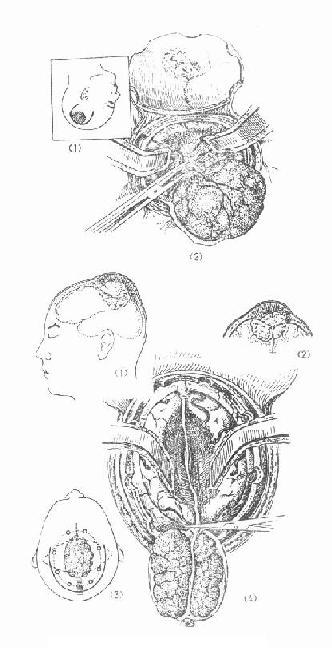
图4-32大脑凸面(上面)与矢状窦旁两侧性脑膜瘤切除术示意
三、垂体腺瘤
属于内分泌系统的肿瘤,因生长在颅内,故包括在颅内肿瘤之列。发病率占颅内肿瘤总数的10%左右,仅次于胶质瘤与脑膜瘤,居第三位。多发生于中年。男、女发病率大致相等。肿瘤起源于垂体前叶内。早期肿瘤,体积在10mm以内者称为微腺瘤。肿瘤逐步增大,可使蝶鞍扩大,瘤体常向鞍上,有时也向鞍旁与鞍底发展,其直径超过3cm的称为大型垂体腺瘤;超过6cm者为巨大垂体瘤。
垂体腺瘤的分类过去是按苏木精~伊红染色,瘤细胞染色的情况分为嗜酸性(以肢端肥大症状表现为特征)嫌色性(或称难染色性,以垂体内分泌功能低下为特征)及嗜碱性垂体腺瘤(表现为库兴综合征)三类。目前趋向按瘤细胞来源内分泌激素功能而分。如分为分泌生长激素腺瘤(表现为肢端肥大症或巨人症)、分泌生乳激素腺瘤(泌乳、闭经、性功能低下综合症)、分泌肾上腺皮质激素腺瘤(库兴综合征,Nelson综合征),分泌促甲状腺激素腺瘤(甲状腺机能亢进)及无分泌活动腺瘤(垂体功能低下)。
垂体腺瘤的诊断,依据内分泌障碍、头痛、视力障碍、视野缺损(常为双颞侧偏音)、蝶鞍扩大等方面的表现。血清内分泌激素含量放射性免疫法测定含量数值增高,有助于早期诊断。手术切除肿瘤是基本的治疗。过去多从额入路手术(图4-33)。而目前,对于微腺瘤及中等大小的肿瘤多采用显微手术方法,经鼻蝶窦或经筛窦、蝶窦(图4-34)通过鞍底,切除腺瘤,早期常能将腺瘤全切,治愈率得到提高。放疗对垂体腺瘤有一定效果。对肿瘤不能全切除或术后内分泌学检查表明仍有激素过度分泌的病人,应常规予以术后放疗。药物治疗,应用溴隐停治疗分泌生乳激素腺瘤,可使催乳素水平降至正常,约2/3的病人肿瘤体积缩小,但大多停药后又复发。垂体腺癌是少见的一类垂体肿瘤,可采取放疗。
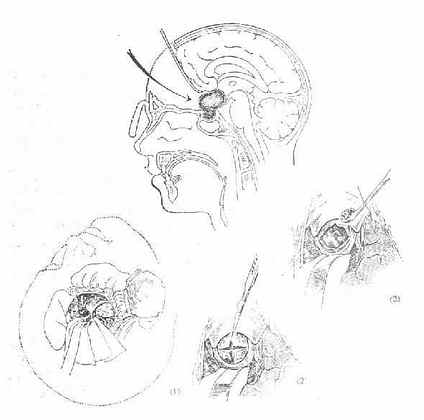
图4-33 经额下入路垂体瘤切除术
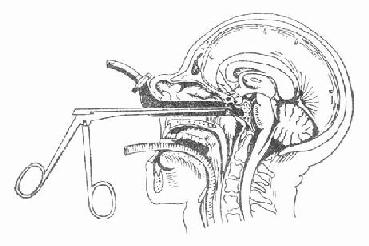
图4-34 经鼻蝶窦切除垂体腺瘤手术进路示意
四、神经纤维瘤
听神经瘤最常见,其次为三叉神经瘤,舌咽神经瘤。
听神经瘤生长于桥脑小脑角,少数生长于内听道内。多为一侧性,属良性肿瘤。首发症状为耳鸣、听力减退,相继出现三叉神经、面神经、舌咽与迷走神经受累的症状,小脑症状及颅内压增高症状等。X线平片常显示病例内耳孔骨壁受破坏、扩大。早期手术多能将肿瘤全切除(图4-35),手术中要争取保存面神经与三叉神经,以免术后发生角膜溃疡。要严防伤及脑干。在显微手术下,早期病例尚能争取恢复或部分恢复听力。
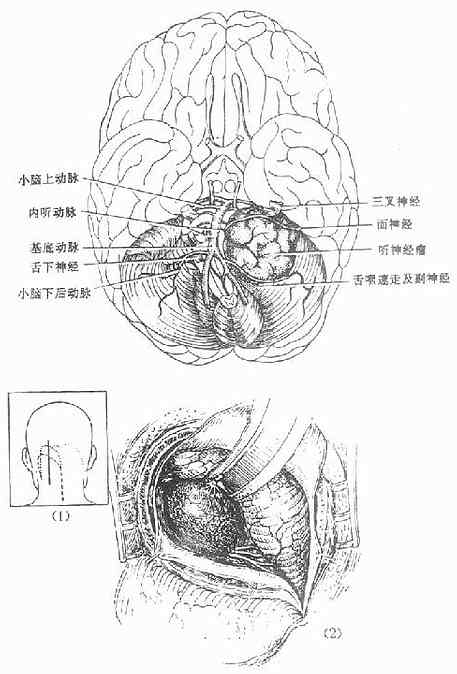
图4-35 听神经瘤及手术示意
三叉神经纤维瘤可生长在颅中凹或颅后凹,产生三叉神经痛,面部麻木与嚼肌力弱等症状。手术切除肿瘤为基本治疗。
舌咽神经瘤少见。可以切除并行舌咽神经吻合修复。
五、先天性肿瘤
包括颅咽管瘤、上皮样囊肿、皮样囊肿、畸胎瘤等。
颅咽管瘤常发生于儿童,少数在成年发病。肿瘤多为囊性,少数为实质性。囊内液含胆固醇结晶。X线平片常显示肿瘤钙化影像。临床表现常有垂体为内分泌功能减退,发育低下,视力下降与颅内压增高等。治疗上采取手术切除,囊肿穿刺引流及放疗(图4-36,4-37)。如肿瘤未能全切,经常复发。
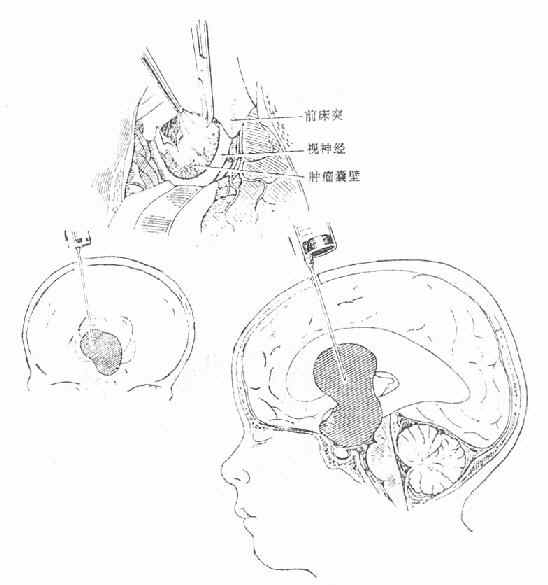
图4-36 经额下入路颅咽管瘤切除术及囊肿穿刺术

图4-37 经侧脑室入路切除三脑室内颅咽管瘤
上皮样囊肿、皮样囊肿与畸胎瘤多见于桥脑小脑角、第三脑室后部、鞍区等部位。手术宜尽可能全切或次全切除,以免复发。但应避免脑干、丘脑下部损伤。
六、血管网状细胞瘤
常发生于小脑,少数见于脑干及大脑等部位。肿瘤由血管组织构成,呈紫红色。此瘤可发生囊性变或在囊内有一瘤结节。其症状包括定位症状与颅内压增高。部分病例有血液红细胞增多症,血色素亦明显增高。肿瘤血供丰富,境界清楚,可以争取手术全切(图4-38)。
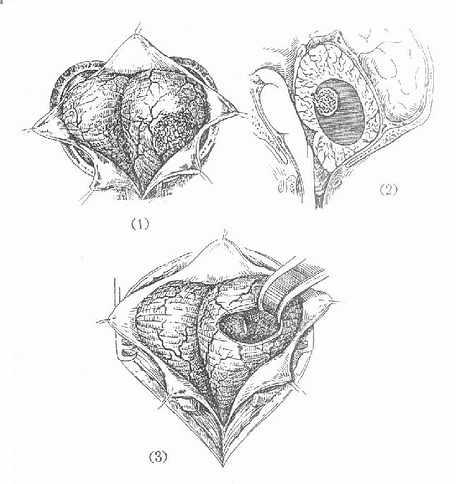
图4-38 小脑血管网状细胞瘤及手术
七、转移瘤与侵入瘤
占颅内肿瘤的5~6%。颅内转移瘤最常见的来源是肺癌和乳癌,其它来自肾上腺、胃肠道、前列腺、甲状腺、子宫等。脑转移瘤可为单发或多发性,呈结节状或弥散型。肿瘤周围脑水肿反应较严重,因此常出现明显的颅内压增高症状、偏瘫与精神障碍,病程较急,发展较快。弥散型者,有时颅内压可能属正常或稍高。治疗方面,要考虑病人周身情况与原发肿瘤情况,可选择手术切除脑内继发病灶及缓解颅内压。
侵入瘤多由鼻咽癌而来,通常采用放疗。其它如巨细胞瘤、脊索瘤可行大部切除或全切。
其它肿瘤如肉瘤仅偶见,疗效不佳。尚有难以分类的肿瘤。治疗按肿瘤部位而定。