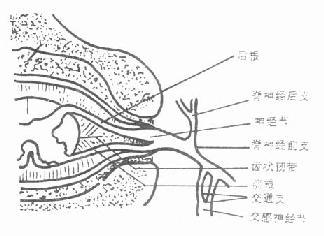
图3-144 脊神经根的构成
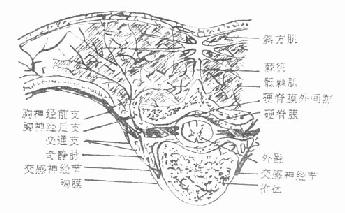
图3-145 经过第4胸椎横切面,
表示脊神经后支的分布
第七章 周围神经损伤
第一节 总论
周围神经损伤,平时战时均多见。据第二次世界大战战伤的一些统计,四肢神经伤约占外伤总数的10%,火器伤骨折中约有60%合并神经伤。四肢神经伤最多见的为尺神经、正中神经、桡神经、坐骨神经和腓总神经。上肢神经伤较多,约占60~70%。
一、周围神经的解剖生理与病理
(一)周围神经的解剖生理学
1.大体解剖 共有31对脊神经,系由感觉、运动及交感神经组成的混合神经。脊神经的前、后根汇合出椎间孔后,即接受交感神经支(图3-144,145)。由神经根分出的后枝供给椎旁肌肉及头、颈、躯干后面的皮肤。只有上3个颈神经的后枝大于前枝。颈1、2、3、4神经的前枝构成颈丛。颈5、6、7、8及胸1的前枝构成臂丛。腰1~3神经前枝及腰4神经前枝的一部分构成腰丛。腰4神经前枝的一部分,腰5及骶神经的前枝构成骶神经丛。
|
|
图3-144 脊神经根的构成 |
图3-145 经过第4胸椎横切面, 表示脊神经后支的分布 |
2.显微结构 神经细胞由细胞体、树突及轴突构成。神经细胞尽管形式不同,但只有一个轴突(图3-146),细胞元结构亦相同(图3-147)。感觉、运动或交感神经细胞的神经轴突直径从1μm~20μm不等,长度可达900mm。轴突分为有髓鞘及无髓鞘两种,运动和感觉神经纤维属有髓鞘神经,较粗大,其轴突包绕层数不同的髓鞘,髓鞘系由雪旺氏细胞所形成(图3-148),雪旺氏细胞与髓鞘紧密接触,包绕轴突的雪旺氏细胞形成雪旺氏细胞鞘,其外面有一层很薄的结缔组织,称为神经内膜。交感神经纤维属无髓鞘神经,较细小,其神经轴突外面被以很薄的髓质,在有髓鞘神经,雪旺氏细胞只有一个轴突;在无髓鞘神经,一个雪旺氏细胞可包有数个轴突(图3-149)。
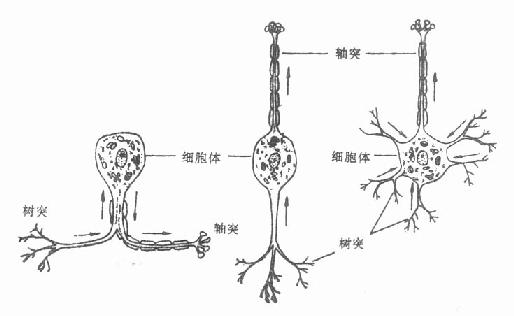
图3-146 不同形状的神经元,只有一个轴突 箭头表示冲动传导方向
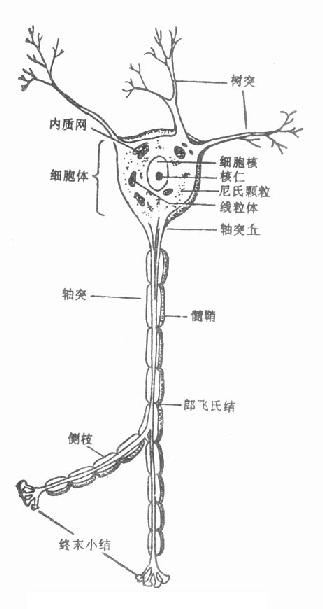
图3-147 神经元的结构
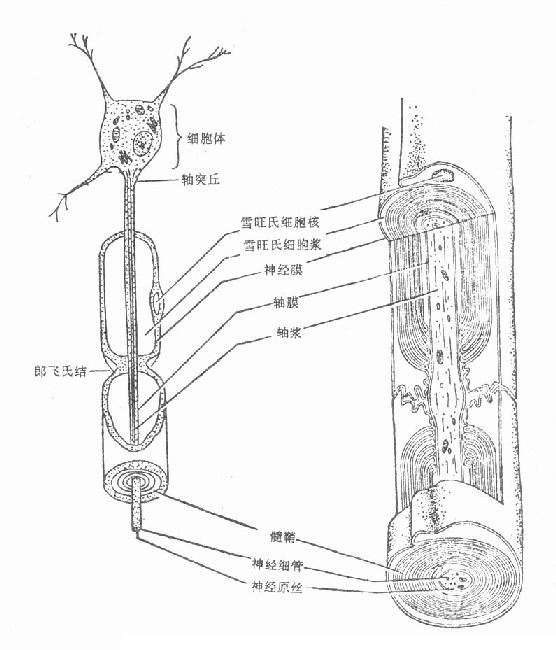
图3-148 神经纤维的解剖图――神经细胞与轴突
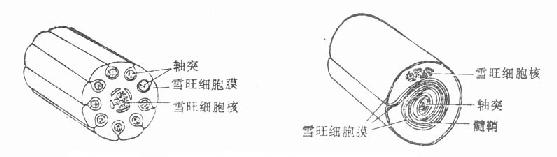
图3-149有髓鞘及无髓鞘神经纤维与雪旺氏细胞的关系示意图
有髓鞘神经纤维上出现不少间断处,称为郎飞氏结(node of Ranvier)(图3-147),此处髓鞘中断。结间的距离因轴突的大小而不同,有100μm~1mm、1~2mm、2~3mm几种,神经小枝自结处分出,结间只有一个雪旺氏细胞。
雪旺氏细胞鞘在保护轴突及轴突再生方面起重要作用,雪旺氏细胞形成的髓鞘系以轴突为中心,逐渐旋转而成,电镜下显示的层次为雪旺氏细胞的反折,其间充以浆液物质(图3-148)。髓鞘中70~80%为脂类,20~30%为蛋白质,电位的传导是跳跃式的,即跳跃过每一个郎飞氏结。结间为去极化作用。周围神经是混合神经,所测得的传导速度为综合速度,在人体,经皮肤测桡神经的传导速度为58~72米/秒,腓总神经为47~51米/秒,直径22μ的为120米/秒,直径2μ的只有0.4~2.3米/秒。
轴突最外层包绕神经内膜,若干轴突组成一个神经束,有束膜(Perineurium)包绕,若干神经束组成神经干,外包的结缔组织膜称为神经外膜(Epineurium)(图3-150)。神经内膜、束膜及外膜均有防神经受伤过度牵拉的作用,尤以后二者为重要。
|
|
图3-150 神经干的组成 |
图3-151 轴突的退变程序示意图 (瓦氏变性) |
神经的血液供给丰富,血管进入神经外膜后,多纵行吻合后再分枝,然后达束膜,在内膜也有众多毛细血管网。外膜内有淋巴管。
(二)周围神经损伤的变性与再生
1.神经的变性――瓦氏变性(Wallerian degeneration)
早在1850年,Waller即发现蛙的舌咽神经和舌下神经损伤后有退行性变,在切断神经12~15天后髓鞘分解,2年后Waller作进一步研究,发现3~4月后神经又长入舌内,认为是神经细胞维持神经纤维的活力。
髓鞘分解不是由近端而及于远端,而是先在雪旺氏细胞的临界面开始,然后在郎飞氏结附近分解退变,整个髓鞘被吸收(图3-151)。剩下的雪旺氏细胞管,称为Bungner氏带(Bungner's band)。
1913年Caial仔细研究了轴突的退变与再生,损伤神经近侧段的退行性变到郎飞氏结前(或不超过一个郎飞氏结)即停止。
退变的髓鞘分解成为胆固醇酯及三酸甘油酯而被吸收。
神经损伤后,相应的神经细胞也有变化。1892年Nissl报道,轴突断后神经细胞出现染色质溶解现象,最近研究证实了这一看法,而且显示整个神经细胞肿胀。
轴突和髓鞘的分解吸收以及雪旺氏细胞增生等现象,称为瓦氏变性(Wallerian degenration)。这一退变过程,在神经断裂后即开始,一般在神经伤后8周左右完成。
2.神经的再生 一般认为神经细胞损伤后不能再生,而周围神经纤维可以再生。
神经损伤后24小时,在电镜下可见纤维的神经轴芽,而伤后7~10天才开始向远侧生长。有的作者在动物实验中发现,对端吻合术后1周,距吻合口2mm处可见轴芽。如未修复神经,则在近侧形成神经瘤,远侧段的近端也因雪旺氏细胞的增生而膨大,称为雪旺氏细胞瘤。
损伤的神经修复后,再生的轴突进入远侧的鞘膜管内,并以每日1~2mm的速度向远侧生长,当再生轴突与终末器官相连后即发挥功能。终末器官及运动终板可以再生。
轴突生长的旺盛期一般认为在修复术后4~6周,1~6周内,电镜下可看到再生轴突为神经束膜包被成为神经小束,在光镜下到术后8~12周才能看到。由于再生轴突不能全部长入远侧段,所以感觉和运动功能的恢复达不到伤前水平。
雪旺氏细胞在神经修复术中起重要作用。损伤远侧段雪旺氏细胞分裂增殖形成索带,对再生轴突起引导作用,并可诱导生长锥的迁移方向。它还能分泌神经生长因子(NGF)、神经元营养因子(NTFS)、促神经轴突生长因子(NPFS)、基膜索(Laminin)和纤维连结素等20多种多肽类活性物质,诱导刺激和调控轴突的再生和髓鞘的形成。
二、周围神经损伤的原因和分类
(一)损伤原因
周围神经损伤的原因可分为:
1.牵拉损伤。如产伤等引起的臂丛损伤。
2.切割伤。如刀割伤、电锯伤、玻璃割伤等。
3.压迫性损伤。如骨折脱位等造成的神经受压。
4.火器伤。如枪弹伤和弹片伤。
5.缺血性损伤。肢体缺血挛缩,神经亦受损。
6.电烧伤及放射性烧伤。
7.药物注射性损伤及其他医源性损伤。
(二)周围神经伤的分类
1943年Seddon提出将神经损伤分为三种类型。
1.神经断裂
神经完全断裂,临床表现为完全损伤,处理上需手术吻合。
2.神经轴突断裂
神经轴突完全断裂,但鞘膜完整,有变性改变,临床表现为神经完全损伤。多因神经受轻度牵拉伤所致,多不需手术处理,再生轴突可长向损伤的远侧段。但临床上常见的牵拉伤往往为神经完全或部分拉断,如产伤或外伤,恢复较差。
3.神经失用
神经轴突和鞘膜完整,显微镜下改变不明显,电反应正常,神经功能传导障碍,有感觉减退,肌肉瘫痪,但营养正常。多因神经受压或挫伤引起,大多可以恢复;但如压迫不解除则不能恢复。如骨折压迫神经,需复位或手术解除神经压迫。
1968年Sunderland根据神经损伤的不同程度将其分为五度。
三、周围神经损伤的检查及诊断
根据外伤史、临床症状和检查,判断神经损伤的部位、性质和程度。
(一)临床检查
1.伤部检查 检查有无伤口,如有伤口,应检查其范围和深度、软组织损伤情况以及有无感染。查明枪弹伤或弹片伤的径路,有无血管伤、骨折或脱臼等。如伤口已愈合,观察瘢痕情况和有无动脉瘤或动静脉瘘形成等。
2.肢体姿势 观察肢体有无畸形。桡神经伤有腕下垂;尺神经伤有爪状手,即第4、5指的掌指关节过伸,指间关节屈曲;正中神经伤有猿手;腓总神经伤有足下垂等。如时间过久,因对抗肌肉失去平衡,可发生关节挛缩等改变。
3.运动功能的检查 根据肌肉瘫痪情况判断神经损伤及其程度,用六级法区分肌力。
0级――无肌肉收缩;
1级――肌肉稍有收缩;
2级――不对抗地心引力方向,能达到关节完全动度;
3级――对抗地心引力方向,能达到关节完全动度,但不能加任何阻力;
4级――对抗地心引力方向并加一定阻力,能达到关节完全动度;
5级――正常。
周围神经损伤引起肌肉软瘫,失去张力,有进行性肌肉萎缩。依神经损伤程度不同,肌力有上述区别,在神经恢复过程中,肌萎缩逐渐消失,如坚持锻炼可有不断进步。
4.感觉功能的检查 检查痛觉、触觉、温觉、两点区别觉及其改变范围,判断神经损伤程度。一般检查痛觉及触觉即可。注意感觉供给区为单一神经或其它神经供给重叠,可与健侧皮肤比较。实物感与浅触觉为精细感觉,痛觉与深触觉为粗感觉。神经修复后,粗感觉恢复较早较好。
感觉功能障碍亦可用六级法区别其程度:
0级――完全无感觉;
1级――深痛觉存在;
2级――有痛觉及部分触觉;
3级――痛觉和触觉完全;
4级――痛、触觉完全,且有两点区别觉,惟距离较大;
5级――感觉完全正常。
5.营养改变 神经损伤后,支配区的皮肤发冷、无汗、光滑、萎缩。坐骨神经伤常发生足底压疮,足部冻伤。无汗或少汗区一般符合感觉消失范围。可作出汗试验,常用的方法有(1)碘―淀粉试验:在手指掌侧涂2%碘溶液,干后涂抹一层淀粉,然后用灯烤,或饮热水后适当运动使病人出汗,出汗后变为兰色。(2)茚三酮(Ninhydrin)指印试验;将患指或趾在干净纸上按一指印(亦可在热饮发汗后再按)。用铅笔画出手指足趾范围,然后投入1%茚三酮溶液中。如有汗液即可在指印处显出点状指纹。用硝酸溶液浸泡固定,可长期保存。因汗中含有多种氨基酸,遇茚三酮后变为紫色。通过多次检查对比,可观察神经恢复情况。
6.反射 根据肌肉瘫痪情况,腱反射消失或减退。
7.神经近侧断端有假性神经瘤,常有剧烈疼痛和触痛,触痛放散至该神经支配区。
8.神经干叩击试验(Tinel征) 当神经损伤后或损伤神经修复后,在损伤平面或神经生长所达到的部位,轻叩神经,即发生该神经分布区放射性麻痛,称Tinel征阳性。
(二)电生理检查
通过肌电图及诱发电位检查,判断神经损伤范围、程度、吻合后恢复情况及预后。
四、周围神经损伤的处理
一般处理原则:①用修复的方法治疗神经断裂。②用减压的方法解除骨折端压迫。③用松解的方法解除瘢痕粘连绞窄。④用锻炼的方法恢复肢体功能。
(一)非手术疗法
对周围神经损伤,不论手术与否,均应采取下述措施,保持肢体循环、关节动度和肌肉张力,预防畸形和外伤。瘫痪的肢体易受外伤、冻伤、烫伤和压伤,应注意保护。非手术疗法的目的是为神经和肢体功能恢复创造条件,伤后和术后均可采用。
1.解除骨折端的压迫 骨折引起的神经损伤,多为压迫性损伤,首先应采用非手术疗法,将骨折手法复位外固定,以解除骨折端对神经的压迫,观察1~3月后,如神经未恢复再考虑手术探查。
2.防止瘫痪肌肉过度伸展 选用适当夹板保持肌肉在松弛位置。如桡神经瘫痪可用悬吊弹簧夹板(图3-152),足下垂用防下垂支架等。
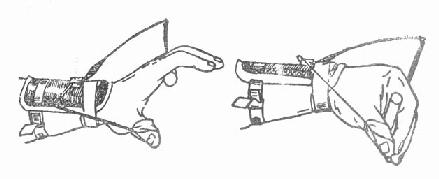
(1)纠正下垂 (2)锻炼腕、指活动
图3-152 悬吊弹簧夹板
3.保持关节动度 预防因肌肉失去平衡而发生的畸形,如足下垂可引起马蹄足,尺神经瘫痪引起爪状指。应进行被动活动,锻炼关节全部动度,一日多次。
4.理疗、按摩及适当电刺激 保持肌肉张力,减轻肌萎缩及纤维化。
5.锻炼尚存在和恢复中的肌肉,改进肢体功能。
(二)手术治疗
神经损伤后,原则上越早修复越好。锐器伤应争取一期修复,火器伤早期清创时不作一期修复,待伤口愈合后3~4周行二期修复。锐器伤如早期未修复,亦应争取二期修复。二期修复时间以伤口愈合后3~4周为宜。但时间不是绝对的因素,晚期修复也可取得一定的效果,不要轻易放弃对晚期就诊患者的治疗。
1.神经松解术(图3-153) 如神经瘢痕组织包埋应行神经松解术。如骨折端压迫,应予解除;如为瘢痕组织包埋,应沿神经纵轴切开瘢痕,切除神经周围瘢痕组织,作完神经外松解后,如发现神经病变部位较粗大,触之较硬或有硬结,说明神经内也有瘢痕粘连和压迫,需进一步作神经内松解术。即沿神经切开病变部神经外膜,仔细分离神经束间的瘢痕粘连。术毕将神经放置在健康组织内,加以保护。
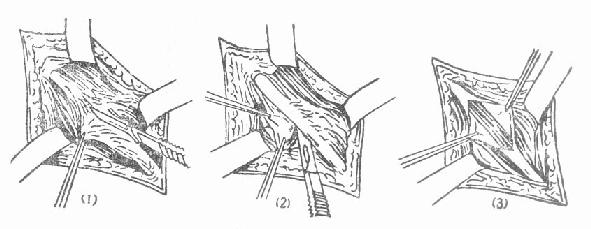
(1)、(2)神经外松解术 (3)神经内松解术
图3-153 神经松解术
2.神经吻合术
(1)显露神经 从神经正常部位游离至断裂部位,注意勿损伤神经分枝。
(2)切除神经病变部位 先切除近侧段假性神经瘤,直至切面露出正常的神经束,再切除远侧的瘢痕组织,亦切至正常组织,但又不可切除过多,否则因缺损过大,不易缝合。切除前要做好充分估计,做到胸中有数。如长度不够,宁可暂时缝合不够健康的组织,或缝合假性神经瘤,固定关节于屈曲位。4~6周后去除石膏固定,逐渐练习伸直关节,使神经延长,三月后再次手术即可切除不健康的神经组织。
(3)克服神经缺损 切除神经病变部位后,可因缺损而致缝合困难。克服办法是游离神经近远两段并屈曲关节,或改变神经位置,如将尺神经由肘后移至肘前,使神经两个断端接近。缝合处必须没有张力。如断端间缺损较大,对端吻合有张力时,应作神经移植术,在断肢再植或骨折不连接时,如神经缺损较大,可考虑缩短骨干,以争取神经对端吻合。
(4)缝合材料和方法 缝合材料可用人发或7~8“0”尼龙线。缝合方法有神经外膜缝合法(图3-154)和神经束膜缝合法(图3-155)。前者只缝合神经外膜,如能准确吻合,多可取得良好效果,后者是在显微镜下分离出两断端的神经束,缝合相对应的神经束的束膜,此法可提高神经束两端对合的准确性。但在手术中如何准确鉴别两断端神经束的性质(区别运动和感觉纤维),目前尚无迅速可靠的方法。因此,束膜缝合也存在错对的可能性,且束间游离广泛可损伤束间神经交通支。在良好的修复条件下,两种吻合方法效果并无明显差别,一般情况宜行外膜缝合,因其简便易行,无需特殊设备和技能。在神经远侧端有自然分束的部位,宜采用束膜缝合法,对部分神经伤,在分出正常与损伤的神经束后,用束膜缝合法修复损伤的神经束(图3-156)。

图3-154 神经外膜缝合示意图
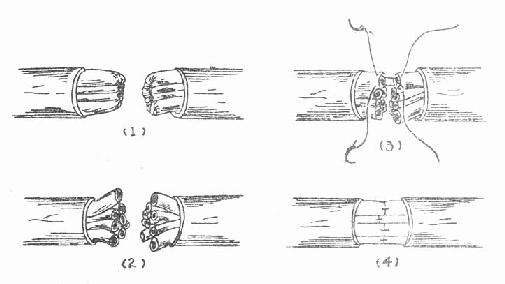
图3-155 神经束膜缝合示意图
(1)环形切除神经断端的外膜1厘米
(2)分离两断端的神经束,切除神经束端瘢痕
(3)缝合相对应的神经束,针线只穿过神经束膜
(4)缝合完成
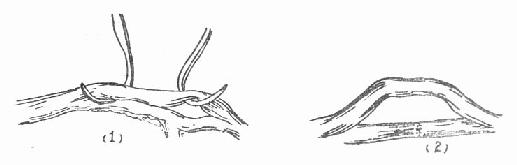
图3-156 神经部分断裂的修复
(1)游离出正常神经 (2)吻合断裂部分
晚期神经伤(一年以上未修复的神经伤),也有修复价值。我们总结169例晚期神经伤,效果优良占62.1%,获得有用的感觉恢复占23.1%,总有效率达85.2%。
3.神经转移术和移植术
因神经缺损过多,采用屈曲关节、游离神经等方法仍不能克服缺损,对端吻合有明显张力时,应做神经转移术或移植术,但神经移植的效果总不如对端吻合满意。
(1)神经转移术 在手外伤,可利用残指的神经转移修复其它神经损伤手指的神经(图3-157)。在上肢,可用桡神经浅支转移修复正中神经远侧的感觉神经或尺神经浅支。在臂丛根性损伤时,可用膈神经转移修复肌皮神经、颈丛运动支转移修复腋神经或肩胛上神经等。
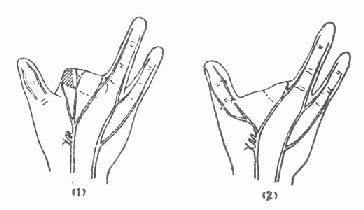
图3-157 转移手指残余神经,吻合拇指两神经
(2)神经移植术 首选自体神经移植。常用作移植的神经有腓肠神经、隐神经、前臂内侧皮神经、股外侧皮神经及桡神经浅支等。
数条大神经同时损伤时可利用其中一条修复其它重要的神经。在上臂损伤时,如正中、尺、桡及肌皮神经均有较大缺损,不能作对端吻合,可取用尺神经分别移植修复正中、肌皮和桡神经(图3-158)。
|
|
图3-158 利用尺神经修复桡神经、 正中神经和肌皮神经 |
图3-159 电缆式神经游离 移植术示意图 |
神经移植的方法有以下几种,可根据情况选用。
①单股神经游离移植法 用于移植的神经与修复的神经应粗细相仿,如利用皮神经或废弃指的神经修复指神经,可采用神经外膜缝合法,将移植的神经与需修复神经作外膜吻合。移植神经的长度应稍长于需修复神经缺损的距离,使神经修复后缝合处无张力。
②电缆式神经游离移植法 如用于移植的神经较细,则须将数股合并以修复缺损的神经。先将移植的神经切成多段,缝合神经外膜,形成一较大神经,再与待修复的神经缝合(图3-159),此法因神经束对合不够准确,效果不肯定。
③神经束间游离移植法 在手术显微镜下操作。操作技术与神经束膜缝合术相同,即先将神经两断端的外膜切除1厘米,分离出相应的神经束,切除神经束断端的瘢痕至正常部分,然后将移植的神经束置于相对应的神经束间作束膜缝合(图3-160)。
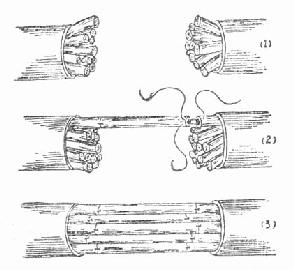
图3-160 神经束间游离移植示意图
(1)环形切除断端神经外膜1厘米,分离出各神经束,切除神经束端瘢痕
(2)将移植神经与相对应的神经束作束膜缝合
(3)神经束间缝合完毕
④神经带蒂移植法 较细的神经移植后,一般不致发生坏死。取用粗大的神经作移植时,往往由于神经的游离段缺血,发生神经中心性坏死,导致束间瘢痕化,影响移植效果。带蒂法移植可避免上述情况发生。如将正中神经及尺神经近段假性神经瘤切除并作对端吻合,再将尺神经近侧神经干切断而尽量保留其血管,6周后将尺神经近端切断缝合于正中神经远段(图3-161)。
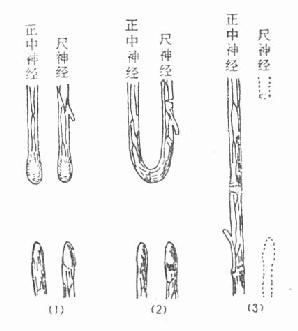
图3-161 神经带蒂移植法
(1)尺神经和正中神经损伤
(2)切除神经瘤将两近端吻合,于近侧切断尺神经干,保留营养血管
(3)6周后切断游离尺神经近侧,带蒂移植与正中神经远端吻合
⑤带血管蒂神经游离移植法 多用带小隐静脉的腓肠神经作游离移植,将小隐静脉与受区一知名动脉吻合。以使移植段神经获得血液供应。
4.肌肉转移术
在神经伤不能修复时,施行肌肉转移术重建功能。如桡神经伤不能修复时,可转移屈肌属代替伸拇、伸指总及伸腕肌;尺神经不能修复时,可用指浅屈肌转移代替骨间肌和蚓状肌;正中神经鱼际肌支不能修复时,可用环指浅屈肌、尺侧腕伸肌或小指外展肌转移代替拇对掌肌;肌皮神经不能修复时,可用背阔肌的一部分或胸大肌转移代替肱二头肌等等。
5.术后处理
用石膏固定关节后屈曲位(图3-162),使吻合的神经不受任何张力。一般术后4-6周去除石膏,逐渐伸直关节,练习关节活动,按摩有关肌肉,促进功能恢复。但伸直关节不能操之过急,以免将吻合处拉断。还应注意保护患肢,防止外伤、烫伤和冻伤。

图3-162 坐骨神经吻合后石膏固定
(1)屈曲膝关节吻合坐骨神经;
(2)术后用石膏固定膝关节屈曲和髋关节伸直位。